脊柱裂
什么是脊柱裂?
受孕后不久,当细胞刚刚开始发育时,大脑和脊髓由称为胚胎神经管的结构形成。神经管在怀孕的第三周和第四周折叠并关闭。少数情况下,神经管的一部分没有完全折叠和闭合,称为神经管缺陷。这可能发生在大脑和脊柱形成区域的任何地方。当神经管在大脑中未完全发育时,会发生无脑畸形(大脑和颅骨的一部分未形成)或脑膨出(颅骨外袋)。如果神经管的脊髓部分没有完全折叠和闭合,就会出现脊柱开口。该区域未形成椎骨柱。这被诊断为脊柱裂。
脊柱裂通常在出生前或出生时被识别。成年期也有诊断病例。这通常发生在没有症状的隐匿性脊柱裂中。然而,随着患者年龄的增长,身体可能不像年轻人那样适应,通常导致发现和诊断出脊柱裂的问题。
为什么会发生脊柱裂尚不完全清楚。有证据表明,部分原因是母亲饮食中缺乏叶酸。在受孕前一个月和怀孕的前三个月,应服用额外的叶酸来帮助关闭神经管。叶酸是一种存在于食物中的营养素,然而,通常的饮食中并不含有所需的量,而且很难达到。因此,疾病控制和预防中心 (CDC) 建议女性每天补充 400 微克叶酸,但如果考虑怀孕,则应将这一量提高到 4000 微克。
考虑怀孕时服用产前维生素很重要,因为其他维生素缺乏可能会导致脊柱裂。怀孕前和怀孕期间开始的其他预防措施包括均衡饮食、控制糖尿病和肥胖症等疾病、不使用热水浴缸、桑拿和控制发烧来避免身体过热。这些是一般考虑。尚未有具体证据提示这些原因导致脊柱裂。
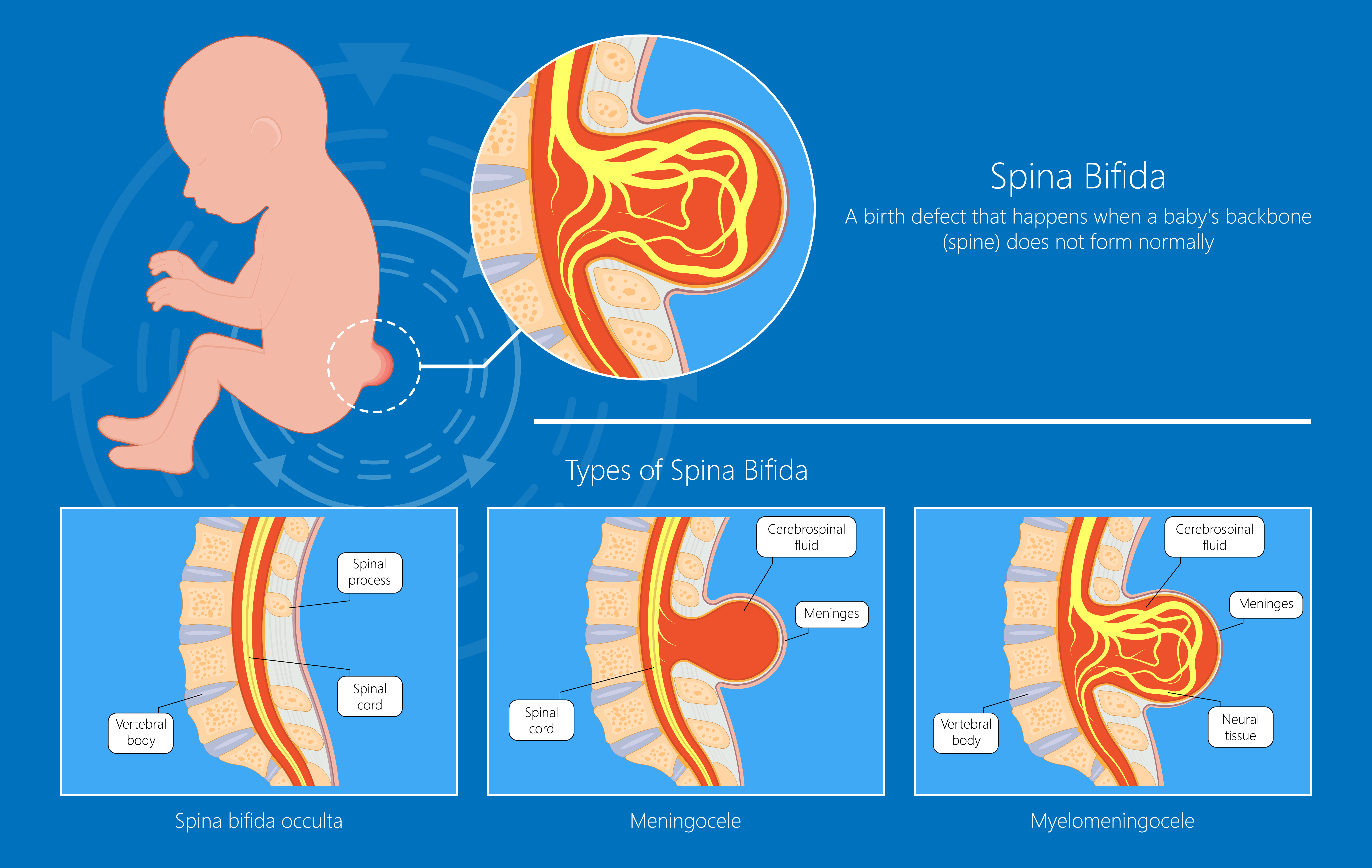
有几种类型的脊柱裂是根据损伤的具体情况进行分类。
隐性脊柱裂是一种轻微的脊柱裂,脊柱是开放的,但脊髓并没有脱离通常的位置。背部通常没有小袋。如果发生任何变化,功能和感觉发生的变化非常小。患者可能没有意识到他们甚至有这种诊断。背部的皮肤没有变化,该区域有一个酒窝或一簇头发。
脑脊液(缓冲大脑和脊椎的液体)从脊椎上方的背部突出时,即可诊断为脑脊膜膨出。脊髓神经没有延伸到这个囊袋中。功能上可能会有一些轻微的变化。
脊髓脊膜膨出诊断是背部有一个小袋,其中包括脑脊髓液和部分脊髓和神经。个体的功能性能力通常会发生变化,例如行走、上厕所和感觉。有与脊髓脊膜膨出相关的诊断包括脑积水(大脑周围的脑脊液过多),这会导致学习障碍、协调问题、视力问题和癫痫。
与脊柱裂相关的病症
某些健康状况可能发生在不同类型脊柱裂的高发病率中。这些担忧可能与神经管问题有关,包括拉扯、肿胀、炎症、绳索或其他尚未完全了解的后果。并非每个脊柱裂患者都有这些情况,但它们往往同时发生。这个列表看起来有点“压倒性”的感觉。大多数脊柱裂患者并不具备所有这些可能的条件。
注意力和学习能力方面的困难 儿童,尤其是脑积水的儿童可能有学习困难。这可以表现在理解能力、概念化、运动规划或其他方面的问题。神经心理学家使用适当的测试进行评估以帮助确定具体需求,从而可以实施教学技巧和调整。学校工作人员会根据医生和家长或监护人的意见制定个人教育计划(IEP)。然后按照该计划建立有利的学习环境。作为父母或监护人,您需要在批准之前仔细阅读该文件,确保以最有效的方式满足您孩子的需求。
膀胱功能 由于脊柱裂,膀胱功能可能会是神经源性的(神经控制问题)、尿潴留、排空不完全或这些问题的组合。患者可能会自发排尿,但不能完全排空膀胱,从而导致反复感染和肾功能衰竭。因为婴儿穿着尿布,膀胱功能的问题可能会被曲解。通过 X 射线、超声波、CT 或 MRI 对比来显示膀胱和肾脏功能,检查排空后残留在膀胱中的尿液量的导管插入术称为排空后残留,床边膀胱扫描或超声波检查,或尿动力学研究(评估整个泌尿系统的测试)。间歇导尿方案可以控制有效的膀胱排空。
保护肾功能对孩子在未来保持健康极为重要。从膀胱(尿液储存器官)回流到肾脏(非储存器官)的尿液会损伤脆弱的肾脏组织,导致肾功能衰竭。肾损伤在脊柱裂患者中更为普遍。有关膀胱功能和治疗的更多信息可从国家糖尿病、消化和肾脏疾病研究所获得:https://www.niddk.nih.gov/health-information/urolo…
肠道功能 对神经源性肠功能、失禁或排空不完全进行评估。因为婴儿使用尿布,神经源性肠道问题可能被忽视,导致以后出现肠道问题。实施排便计划可以成功消除这些问题。婴儿通常从使用甘油栓剂开始,把甘油栓纵向切成四分之一,以刺激完全的排便,随着婴儿长大,排便速度会加快。饮食中包含粗饲料,增加粪便和液体的体积可以帮助排便。液体大便软化剂等药物也有助于实施肠道计划。
抑郁症 某些脊柱裂患者和所有有慢性疾病问题的人一样,抑郁症的发生率在这些人群中比在正常人群 中更高。与心理学家或顾问合作可以帮助确定问题并为患者和家属提供策略。
癫痫和癫痫发作有些患者发展成癫痫发作或癫痫主要是由于脊柱裂、脑积水和脑外伤或损伤造成的影响。脊髓的栓系可以在释放前产生大脑的张力,但会影响癫痫发作。脊柱裂患者出现癫痫或癫痫发作的原因有多种。药物能帮助控制癫痫发作。
髋关节移位 作为婴儿,需要评估髋关节的位置和运动是否正确。由于肌肉无力,臀部在出生时和在未来发育中都容易移位。提供加强练习、介入治疗和适应性设备。随着孩子的成长并且变得更加独立,会需要额外的治疗。
脑积水 是指在周围大脑组织内部,脑脊液过多所造成的,它超过了正常量。它可能在出生前或出生后出现。当封闭的、僵硬的颅骨中有额外的液体时,压力会增加并可能损坏脆弱的神经组织。可以通过放置分流器(管)来纠正,该分流器将多余的液体引流到胃或腹部,由身体排出。分流器在腹部有一个线圈,因此它可以随着孩子的成长而伸展。有时,分流器需要更正或更换。
乳胶过敏 这是对含有乳胶的物质产生极其危险的过敏反应。在脊柱裂患者中很常见。乳胶过敏是反复接触乳胶的结果,特别是接触粘膜。当乳胶接触他们的身体时,有些患者会出现皮疹,但很多患者会因吸入乳胶粉尘和气味而出现严重的呼吸问题。避免使用乳胶产品以减少暴露是必要的。包括许多医疗用品和设备(由于很多患者对它们产生严重过敏,大多数被标记为非乳胶)、婴儿用品,如奶瓶、奶嘴和奶嘴、玩具、乳胶气球,以及鳄梨、香蕉、栗子、猕猴桃等食物和百香果。由于乳胶过敏极其危险,家长和儿科医院只允许使用聚酯薄膜气球。
淋巴水肿 手臂或腿部肿胀可能是淋巴系统功能缓慢的结果。这尤其可能发生在患有脊柱裂的下肢。它可以出现在儿童时期,但在患有脊柱裂的成年人中更为多见。可以用仪器来帮助身体改善淋巴液的流动。
肥胖 患有慢性病的患者,尤其是那些行动能力受影响的患者,体重会变得超重。对于那些活动能力或认知能力受影响的脊柱裂患者,可能会出现暴饮暴食。定期咨询营养师有助于评估个人的热量需求,并制定健康均衡的饮食来帮助调节体重。
压力损伤 对于感觉减退的脊柱裂患者,应监测皮肤护理。应使用压力释放装置促进血液流动、用于坐姿和卧床的压力分散装置,以避免压力损伤。婴儿和婴儿天生就会扭动。患有脊柱裂的婴儿可能不会那么扭动。从出生开始,即使是成年人,也应使用转动、定位和压力分散装置。
感觉能力下降会导致皮肤受伤。压力损伤可能是由于摩擦造成的,摩擦将表层皮肤与下层皮肤分开,剪切是压力和摩擦以及尖头骨区域压力的组合。压力性损伤的第一个迹象是皮肤变色。采取措施远离该区域,直到变色问题解决是主要治疗方法。需要使用压力释放、定位和压力分散装置进行预防。
与他人的关系 与其他儿童和成人的成功互动对所有人来说都是一项成长的任务。每个人都有不同的性格,比如友好、害羞或其他属性。对于慢性疾病,儿童可能会害怕成人认为治疗即将实施,或由于他们习惯于成人医疗世界,与成人互动而与成人过于友好。有些脊柱裂患者无法在与其他儿童或成人的关系中找到适当的平衡点。为您或您的孩子能成功融入社会,需要建立机会和界限。
脊柱侧弯 随着孩子的成长,背部肌肉会以不同的速度发育。有些肌肉群会比其他肌肉群更强壮,这会导致椎骨(背骨或脊柱)向一侧拉或向内或向外弯曲。加强较弱的背部肌肉的练习可以纠正较轻微的脊柱侧弯问题。在晚期病例中也会进行手术修复将拉直脊柱。
睡眠呼吸暂停 有些患者的呼吸模式会在短时间内减慢甚至停止,尤其是在睡觉时。对于脊柱裂,这可能发生在儿童时期,也可能直到成年后才会出现。睡眠研究可以确定睡眠呼吸暂停的类型。使用无创机械呼吸装置进行治疗可以改善睡眠呼吸暂停。有各种不同的面部配件,适合儿童和成人使用。
性功能和不育症 作为患有脊柱裂的成年人,受脊髓末节支配的性功能可能会受到影响。使用改善性功能的治疗方法。对于女性来说,使用生育治疗通常可以诱导怀孕。患有脊柱裂的女性可以怀胎到足月。因为身体仍然会反应,分娩可以是阴道分娩或剖腹产,但是如果感觉功能减退或没有感觉,分娩应该包括正常女性接受的所有治疗。对于男性来说,可以用多种机械和药物治疗来实现勃起。患有脊柱裂的男女必须采取节育措施以防止怀孕。
脊髓栓系 通常,脊髓的末端在椎管内自由漂浮。脊柱裂时,脊髓可能会卡在椎管上,而椎管会拉动或拉伸脊髓,影响功能。脊髓栓系由神经外科医生通过手术释放。
视力 由于移动眼睛的肌肉不平衡,有些儿童会出现斜视或眼睛游移。这在脊柱裂儿童中更常见,尤其是脑积水。在看的时候,眼睛排成一排,在大脑中形成一个图像。在斜视中,眼睛不对齐导致双重视力。最终,较弱的眼睛会停止发送视觉信息。在某些情况下,会在较强壮的眼睛上使用眼罩,使较弱的眼睛视力加强。眼保健操也有助于加强双眼视力对齐。在晚期病例中,对眼部肌肉进行手术矫正。在婴儿成长到一岁的时候,由于面部结构的发育,眼睛可能会出现错位。这称为视力正常的假性斜视。眼科医生可以帮助区分斜视和假性斜视。
虚弱或瘫痪 在脑膜膨出和脊髓脊膜膨出中,可出现下半身虚弱或瘫痪、感觉减退、影响肠和膀胱功能(神经源性肠、神经源性膀胱)和性功能障碍。在脊髓脊膜膨出中,由于脊髓位于椎管外,因此发生了脊髓外伤。受到影响的功能将取决于损伤的程度和严重程度以及神经管损伤的位置。行驶移动的能力将根据儿童的需要进行调整。
脊柱裂的诊断
怀孕期间
AFP(甲胎蛋白)是针对怀孕 15 周时研究母亲血液的常规血液检测。检查测结果高于正常提示神经管有问题。 AFP 血液测试的结果会引导医疗保健专业人员进一步调查脊柱裂。
超声波是一种测试,它将声波投射到子宫内,形成胎儿的图像。可看见脑膜膨出或脊髓脊膜膨出。
羊膜穿刺术是对羊水(胎儿漂浮的液体)的测试。将针插入母亲的腹部以抽出少量羊水。AFP读数高提示脊柱裂。
出生时或出生后
当婴儿出生并进行第一次体检时,脊柱上的酒窝或一簇头发可能是隐匿性脊柱裂的唯一迹象。在某些情况下,出生前未诊断出的脑膜膨出或脊髓脊膜膨出,会看到脊柱上方的囊袋。
用超声、MRI 或 CT 扫描,在酒窝、毛发或囊袋区域进行检查,来评估脊柱裂的类型。如果在出生前在超声波上没有清楚地看到脊柱区域,则会发现出生前未确诊的病例。
成年期脊柱裂的影响可能要到成年期才会被注意到,所以可在以后的生活中做出诊断。症状包括虚弱,尤其是下肢无力、泌尿或肠道问题或性功能障碍。诊断通常用 MRI 或 CT 进行扫描。虽然超声是典型的诊断工具,但一般情况下可能不会使用它,会在寻找其他神经系统诊断时,在成人中发现脊柱裂。
脊柱裂的治疗
宫内手术 有时会在脑膜膨出和脊髓脊膜膨出的情况下进行宫内手术。母亲被麻醉,子宫被打开,胎儿脊髓的开口被关闭。胎儿并未与母体断开连接,仍通过脐带接受氧气、营养和麻醉。把婴儿再放回子宫,子宫会重新闭合直至胎儿出生。胎儿可能能够顺产,但最有可能的是剖腹产,具体如何操作取决于具体情况。您可能需要前往专科中心才能由专科医生进行这种独特的手术。
超声波, MRI或 CT扫描 如果在婴儿出生后才发现有脊柱裂,使用超声波,MRI 或 CT 扫描来了解脊柱裂的类型。在脑膜膨出的情况下,进行手术以关闭脊柱中的开口并移除囊袋。如果存在脊髓脊膜膨出,则通过手术将脊髓放回椎管,同时闭合脊柱和去除囊袋。
尿动力学测试 膀胱评估可用于了解泌尿系统的功能。在尿动力学测试中,当液体流经静脉输液时,把带有传感器的临时导管放置在膀胱中。用荧光镜(光 X 射线)来观察尿液从肾脏、通过输尿管到膀胱并排出体外的情况,同时导管中的传感器测量膀胱和腹部的压力。本程序将作为功能的基准,通常每年进行跟踪研究以监测和纠正变化。
治疗处理 提供在日常生活活动 (ADLs) 中取得成功的治疗处理,这将帮助孩子达到发育成长中的里程碑并为生活做好准备。根据脊柱裂的类型和损伤程度,活动性、感觉和上厕所可能会受到影响。如果孩子有其他诊断,则应提供认知疗法。
过渡期护理
大多数脊柱裂是在胎儿发育过程中发现的,少数在出生时发现,在成年期发生的人数更少。由于早期诊断,孩子们在一个被医疗保健专业人员包围的世界中长大。与没有脊柱裂的孩子相比,您和其他人可以更容易地帮助您的孩子。
对脊柱裂患者的护理是持续的 ,因为儿童在成长过程中需求不断变化。从儿科护理过渡到成人护理可能会很困难,因为需要患者承担更多责任。为了帮助过渡,让孩子从一开始就了解他们的护理需求很重要。使用适合年龄的描述。里程碑信息可以帮助您完成发育过渡期,把照顾和责任转移给您的孩子。并非每个里程碑都适合您的孩子,但里程碑活动可以根据他们的能力进行调整。孩子越早适当地参与到他们的照顾中,他们就越能对自己负责,尤其是在他们过渡到成年时。
有些患有隐匿性脊柱裂的人不会知道他们有这种情况。在晚年,成年人会注意到由于隐藏的脊柱裂而导致的功能发生了一些变化,而现在由于衰老,这些问题变得越来越明显了。成年后需要手术的人可能会在熟悉闭合手术的儿科神经外科医生那里找到自己。这些是有儿科问题的成年患者。
康复
参与您孩子护理的专业人员包括:
儿科医生 照顾儿童一般健康和福利的医疗专业人员。儿科医生可能是协调您孩子护理的医疗保健专业人员。
儿科理疗师 专门从事物理和康复医学,重点是儿科的医生是儿科理疗师。他们会协调改善日常生活、治疗和自控能力需求的具体方面。
脊柱裂护理协调员 如果脊柱裂中心正在接受护理,您可以通过该儿科服务联系一个人来解决问题。如果不在脊柱裂中心,可能会指定另一位护理协调员,或者您将通过儿科医生来实现。脊柱裂护理协调员在从出生到 21 岁的整个生命周期中协助组织服务、治疗和疗法。此人将协助处理住院、学校和家庭事务,为您的孩子提供最佳结果。
神经外科医生 中枢神经系统外科专家。通常,对于脊柱裂患者,此人专攻儿童年龄的患者。神经外科医生以及分流器放置或绳索释放等问题将由神经外科医生进行闭合手术。
泌尿科医生 专注于泌尿道功能的医学专家是泌尿科医生。该专家将跟踪您的孩子的成长和发育,以确保肾功能健康和膀胱有效的排空。
骨科医生 处理骨骼或骨骼问题的医生。此人可能会针对挛缩(肌肉、肌腱或疤痕组织缩短)、脊柱侧弯或其他骨骼相关问题进行指导治疗或提供手术。
物理治疗师 (PT) 协助进行大幅度运动的人是物理治疗师。该专业人员会通过轮椅、使用辅助设备行走或步行提供移动性治疗。他们还提供强化、转移和锻炼以改善健康和功能。
职业治疗师 (OT) 精细运动和日常生活活动 (ADL) 方面的专家是 OT。强调从强化和转移到喂养、穿衣和进食的广泛疗法。
儿童生活专家 儿童生活专家通常出现在儿科诊所和儿科医院。通过儿童发展阶段的教育,该专业人士将为您的有医疗保健需求的孩子创造最佳结果和最少创伤的环境。
注册护士 注册护士提供护理来支持和获得最佳医疗保健结果。 RN 是用于教育和提供直接护理的良好资源。
营养师 有长期医疗保健需求的患者通常需要营养饮食的指导。卡路里的摄入可能会成为行动不便的问题。对年龄和体型的评估能指导热量摄入与能量消耗平衡。
神经心理学家受过特殊教育的心理学家使用评估技术来确定认知、思维和学习能力方面的关注领域。评估完成后,他们对于提供策略以创造最佳学习和成果的情况至关重要。
心理学家/顾问 有慢性健康状况成员的患者和家庭可能会寻求个人或家庭动态的指导。心理学家或辅导员可以帮助制定对每个人或每个家庭都有效的策略。
教师 所有与您孩子有关的学校工作人员都应该了解您孩子独特的身体和学习需求,以及创造最佳学习环境的策略。
临床指南
脊柱裂协会。脊柱裂患者护理指南。 2018. https://www.spinabifidaassociation.org/guidelines/ 这些指南适用于整个生命周期的个人。
脊柱裂协会在疾病控制和预防中心 (CDC) 的国家出生缺陷和发育障碍中心建立了一个登记处。 https://www.cdc.gov/ncbddd/spinabifida/nsbprregistry.html
军人子女的福利
出生时患有脊柱裂,只有神经系统缺陷,其父母在战时在朝鲜或越南的美国现役军队服役的个人有资格获得福利。人们认为脊柱裂可能与橙剂有关。福利包括终身医疗保健、药品、每月津贴、职业培训和康复服务。更多信息可以在退伍军人管理局找到
网站:https://www.va.gov/COMMUNITYCARE/programs/dependents/spinabifida/index.asp
研究
对脊柱裂进行了各种研究。脊柱裂协会在疾病控制和预防中心 (CDC) 的国家出生缺陷和发育障碍中心建立了一个登记处。 https://www.cdc.gov/ncbddd/spinabifida/nsbprregistry.html 该注册中心致力于创建一个研究议程,以有凝聚力和协调的方式创建和协调脊柱裂的研究。
早期检测、预防和宫内手术的研究仍在继续。由于广泛的研究,诊断、怀孕前和怀孕期间的维生素治疗以及出生前关闭脊柱开口的手术都已经开发出来了。已确定在怀孕 19 至 25 周时进行子宫内手术可以大大减少再次的损伤,例如脑积水、脑疝和增加行走能力。尽管脊柱裂似乎没有家族模式,但它与遗传的关联正在研究中。这些领域会继续做深入细致的研究来加以完善。
正在各种学科中对许多相关的诊断进行研究。在关于营养、学习能力、视力和脊髓损伤以及脊髓损伤的继发性并发症有广泛的研究。合并诊断组的信息,以扩大研究范围。
事实与数据
估计每年有 1,427 名患有脊柱裂的婴儿出生。按种族划分的比率包括:
- 西班牙裔:每 10,000 名活产婴儿中有 3.80 名
- 白种人:每 10,000 名活产婴儿 3.09
- 非裔美国人:每 10,000 名活产婴儿中有 2.73 名
脊柱裂患者的护理费用以及护理费用估计为 791,900 美元。
在出生后的第一年,医院费用从 21,900 美元到 1,350,700 美元不等。
大约 18% 的脊柱裂婴儿在出生后的第一年住院次数超过 3 次。
如果母亲生下患有脊柱裂的孩子,她的其他孩子出现同样问题的风险会增加 3%。如果不止一个孩子患有脊柱裂,其他孩子患同样疾病的风险更高。这些提示可能存在但尚未发现的家庭联系或遗传问题。
来源:疾病控制与预防中心:https://www.cdc.gov/ncbddd/spinabifida/index.html
消费者资源
如果您正在寻找有关脊柱裂的更多信息或有特定问题,请在工作日周一至周五(东部时间上午 7 点至晚上 12 点)拨打免费电话 800-539-7309,咨询我们的信息专家。
更多阅读
参考文献
Bowman RM, McLone DG. Neurosurgical management of spina bifida: Research issues. Special Issue: Spina Bifida – A Multidisciplinary Perspective. 2010, Volume16, Issue1, 82-87. https://doi.org/10.1002/ddrr.100
Brei T, Houtrow A. Spina Bifida. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):165-166. doi: 10.3233/PRM-170469. PMID: 29154296.
Bruner JP, Tulipan N. Tell the truth about spina bifida. Ultrasound Obstet Gynecol. 2004 Nov;24(6):595-6. doi: 10.1002/uog.1742. PMID: 15517534.
Choi EK, Kim SW, Ji Y, Lim SW, Han SW. Sexual function and qualify of life in women with spina bifida: Are the women with spina bifida satisfied with their sexual activity? Neurourol Urodyn. 2018 Jun;37(5):1785-1793. doi: 10.1002/nau.23525. Epub 2018 Mar 9. PMID: 29521435.
Donnan J, Walsh S, Sikora L, Morrissey A, Collins K, MacDonald D. A systematic review of the risks factors associated with the onset and natural progression of spina bifida. Neurotoxicology. 2017 Jul;61:20-31. doi: 10.1016/j.neuro.2016.03.008. Epub 2016 Mar 19. PMID: 27000518.
Fletcher JM, Brei TJ. Introduction: Spina bifida–a multidisciplinary perspective. Dev Disabil Res Rev. 2010;16(1):1-5. doi:10.1002/ddrr.101
Garg A, Revankar AV. Spina bifida and dental care: key clinical issues. J Calif Dent Assoc. 2012 Nov;40(11):861-5, 868-9. PMID: 23270130.
Holmbeck GN, Devine KA. Psychosocial and family functioning in spina bifida. 2010. Special Issue: Spina Bifida-A Multidisciplinary Perspective, Volume 16, Issue 1, Pages 40-46. https://onlinelibrary.wiley.com/doi/epdf/10.1002/d…
Houtrow AJ, Thom EA, Fletcher JM, Burrows PK, Adzick NS, Thomas NH, Brock JW, Cooper T, Lee H, Bilaniuk L, Glenn OA, Pruthi S, MacPherson C, Farmer DL, Johnson MP, Howell LJ, Gupta N, Walker WO. Prenatal repair of myelomeningocele and school-age functional outcomes. Pediatrics February 2020, 145 (2) e20191544; DOI: https://doi.org/10.1542/peds.2019-1544
Kancherla V, Walani SR, Weakland AP, Bauwens L, Oakley GP Jr, Warf BC. Scorecard for spina bifida research, prevention, and policy – A development process. Prev Med. 2017 Jun;99:13-20. doi: 10.1016/j.ypmed.2017.01.022. Epub 2017 Feb 9. PMID: 28189808.
Liptak GS, Garver K, Dosa NP. Spina bifida grown up. J Dev Behav Pediatr. 2013 Apr;34(3):206-15. doi: 10.1097/DBP.0b013e31828c5f88. PMID: 23572172.
McClugage SG, Watanabe K, Shoja MM, Loukas M, Tubbs RS, Oakes WJ. The history of the surgical repair of spina bifida. Childs Nerv Syst. 2012 Oct;28(10):1693-700. doi: 10.1007/s00381-012-1829-2. Epub 2012 Jun 6. PMID: 22669521.
Meneses V, Cruz N. A trauma-informed approach supports health and development in children and youth with spina bifida. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):195-199. doi: 10.3233/PRM-170457. PMID: 29125518.
Sawin KH, Bellin MH. Quality of life in individuals with spina bifida: A research update. 2010. Developmental Disabilities Research Reviews, 16:47-59.
Snow-Lisy DC, Yerkes EB, Cheng EY. Update on urological management of spina bifida from prenatal diagnosis to adulthood. J Urol. 2015 Aug;194(2):288-96. doi: 10.1016/j.juro.2015.03.107. Epub 2015 Apr 1. PMID: 25839383.
Thibadeau J. The National Spina Bifida Patient Registry: Past, present, and future. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):205-210. doi: 10.3233/PRM-170463. PMID: 29125523; PMCID: PMC6013029.

