Sức khỏe đường hô hấp
Quản Lý Sức Khỏe Đường Hô Hấp
Hơi thở được kiểm soát bởi hệ thần kinh tự chủ (ANS), đây là phần hoạt động tự động của hệ thần kinh hoặc nằm ngoài sự kiểm soát có ý thức của bạn. Điều thú vị về hơi thở là bạn cũng có thể tự điều khiển nó bằng cách hít thở sâu, ho và nín thở một cách có ý thức. Hầu hết các hệ thống trong cơ thể chịu sự kiểm soát của ANS không cho phép ‘giành quyền điều khiển’ chức năng một cách có ý thức như vậy. Cùng với sự kiểm soát tự chủ, thì việc có một số tác động có ý thức đến hơi thở cũng cho thấy tầm quan trọng của việc duy trì hệ thống này. Không khí được đưa vào phổi, hoặc hít vào, với mục đích chiết tách ôxy từ không khí. Ôxy đi qua các mạch máu nhỏ trong phổi được gọi là phế nang. Phế nang cho phép các phân tử ôxy đi vào máu. Phân tử ôxy sau đó được đưa đến tất cả các tế bào trong cơ thể. Khi ôxy được cơ thể chuyển hóa, cacbon điôxit sẽ được thải vào máu. Chất thải cacbon điôxit được đưa trở lại phổi và được thở ra ngoài không khí.
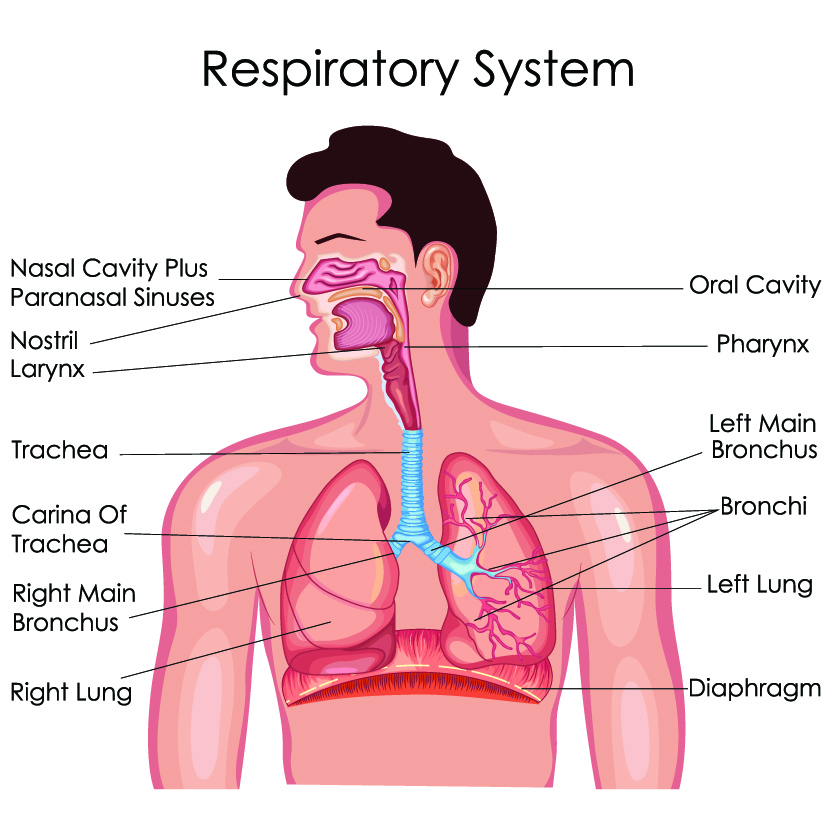
Hơi thở được kiểm soát bởi một số yếu tố. Hệ thần kinh trung ương chính (CNS) trong thân não kiểm soát hơi thở. Chấn thương tủy sống hoặc đột quỵ ở thân não thường ảnh hưởng đến hơi thở. Các dây thần kinh chính liên quan đến hô hấp bao gồm dây thần kinh cơ hoành, dây thần kinh phế vị và dây thần kinh ngực sau.
Cơ hoành có nhiệm vụ kéo phổi trong cơ thể xuống để hít không khí vào. Cơ hoành được điều khiển bởi dây thần kinh cơ hoành, tách ra khỏi tủy sống ở các đốt sống C3, C4 và C5. Chấn thương ở những đốt sống này sẽ ảnh hưởng đến việc điều khiển hơi thở của cơ hoành. Nhóm cơ thứ hai, cơ liên sườn, hỗ trợ đưa không khí vào phổi. Các cơ liên sườn nằm giữa mỗi xương sườn. Các cơ này làm phổi giãn ra xung quanh, bằng cách nâng xương sườn lên và hướng ra ngoài để hỗ trợ đưa không khí vào phổi. Các cơ liên sườn được điều khiển bởi các dây thần kinh tủy sống T1 đến T11. Chấn thương tủy sống liên quan đến các dây thần kinh này sẽ ảnh hưởng đến khả năng hoạt động của các cơ liên sườn. Nhóm cơ thứ ba là cơ bụng cũng hỗ trợ việc hít không khí vào phổi bằng cách tạo ra áp suất âm trong phổi. Các cơ này được điều khiển bởi các dây thần kinh tủy sống T7 đến L1. Chấn thương tủy sống liên quan đến các dây thần kinh này sẽ ảnh hưởng đến một số cơ liên sườn và cơ bụng. Các cơ khác bao gồm cả những cơ ở cổ cũng hỗ trợ quá trình hít thở.
Để thở ra, các cơ đưa không khí vào cơ thể sẽ giãn ra. Các nhóm cơ này giãn ra làm cho phổi trở lại kích thước bình thường, qua đó đẩy không khí ra khỏi cơ thể. Không khí đã tách ôxy và cacbon điôxít đi ra khỏi cơ thể. Cơ thể chỉ có thể hít vào bằng cách kích hoạt các cơ, nhưng để giải phóng không khí ra khỏi phổi thì các cơ không cần hoạt động, mà chỉ cần giãn ra và không khí sẽ được thở ra ngoài. Các cơ không tự động đẩy không khí ra ngoài. Bạn có thể kích hoạt cơ một cách có ý thức để đẩy không khí ra khỏi cơ thể, nhưng không khí sẽ tự động thoát ra ngoài trong quá trình thở tự nhiên.
Các Vấn Đề Hô Hấp Cấp Tính sau khi bị Chấn Thương Tủy Sống
Sau khi bị chấn thương tủy sống, một số khía cạnh của hô hấp có thể bị ảnh hưởng. Tùy thuộc vào mức độ chấn thương mà hệ thần kinh tự chủ (ANS) kiểm soát khả năng thở tự động có thể bị ảnh hưởng. Khả năng kiểm soát hơi thở có ý thức bị ảnh hưởng, ví dụ như khả năng hít thở sâu để mở đường dẫn khí trong phổi và/hoặc ho, cơ chế bảo vệ của hệ hô hấp. Sức mạnh của chức năng cơ trong việc lấy không khí vào bị ảnh hưởng ở mức độ chấn thương trở xuống. Trương lực (sự co cứng) có thể ảnh hưởng đến việc giãn ra của ba nhóm cơ hỗ trợ thở, gây phức tạp cho quá trình hít vào và thở ra. Giọng nói có thể bị thay đổi.
Nếu bị liệt ở C2 hoặc cao hơn, dây thần kinh cơ hoành bị ảnh hưởng và do đó cơ hoành không hoạt động. Khi đó sẽ cần phải thở máy để hỗ trợ thở. Nhờ những tiến bộ trong chăm sóc hô hấp SCI, người bị chấn thương tủy sống ở C3 hoặc C4 có thể học cách thở mà không cần sử dụng hoặc sử dụng một phần thở máy. Ở hai đốt sống này, cơ hoành có thể duy trì được một số chức năng nhưng các cơ liên sườn, các cơ khác ở thành ngực và cơ bụng có thể không tạo ra được sự giãn nở tích hợp của thành ngực trên khi cơ hoành hạ xuống trong lúc hít vào.
Khi bị sốc tủy ở mức độ cao hơn, giai đoạn đầu sau chấn thương tủy sống, các cơ liên sườn bị liệt mềm làm cho thành ngực bị lõm vào khi mà cơ liên sườn đáng lẽ phải kéo ra. Sự mất cân bằng này có thể dẫn đến việc hô hấp kém hiệu quả hơn, đường thở bị xẹp xuống, cần gắng sức nhiều hơn khi thở và các túi phổi bị xẹp nhỏ. Các cơ hỗ trợ thở có thể trở nên căng cứng khiến quá trình phục hồi hô hấp chậm hơn. Sự co cứng của các cơ có thể làm giảm khả năng thở hiệu quả hoặc thậm chí làm cho thở mạnh hơn do hoạt động quá mức. Trong các giai đoạn SCI cấp tính, mức độ chấn thương có thể tăng cao hơn hoặc thấp hơn tùy thuộc vào việc tiếp tục hoặc chấm dứt tình trạng sưng tấy hoặc chảy máu.
Những người bị liệt ở đốt sống giữa lồng ngực và cao hơn có thể gặp khó khăn trong việc hít thở sâu và thở mạnh ra. Bởi vì họ có thể sẽ không sử dụng được cơ bụng hoặc cơ liên sườn, những người này cũng mất khả năng tự ho mạnh. Điều này có thể dẫn đến tắc nghẽn phổi và nhiễm trùng đường hô hấp.
Các Vấn Đề Hô Hấp Mãn Tính sau khi bị Chấn Thương Tủy Sống
Ba biến chứng hô hấp thường gặp nhất sau khi bị chấn thương tủy sống là:
- Xẹp Phổi là tình trạng xẹp một thùy phổi hoặc toàn bộ lá phổi, thậm chí là cả hai lá phổi. Điều này là do chất lỏng tích tụ trong các túi nhỏ (phế nang), nơi diễn ra trao đổi ôxy hoặc bị xẹp các túi đó. Trong cả hai tình trạng đó, phổi không thể chiết ôxy từ không khí hít vào vì túi không hoạt động. Các triệu chứng bao gồm khó thở hoặc thở gấp, nhịp tim tăng, ho, xuất hiện màu hơi xanh ở nền móng tay hoặc môi. Đau ngực là triệu chứng đặc trưng. Có thể bạn sẽ không cảm nhận được nếu đã bị giảm cảm giác ở ngực. Bạn có thể bị đau hoặc từng đợt hoặc mới khởi phát chứng khó đọc tự chủ (AD).
- Viêm Phổi là tình trạng các túi (phế nang) làm nhiệm vụ trao đổi ôxy vào cơ thể, chứa đầy chất lỏng hoặc mủ. Đây là bệnh nhiễm trùng do vi khuẩn, vi rút hoặc nấm xâm nhập vào hệ hô hấp. Các triệu chứng bao gồm ho có đờm, sốt, ớn lạnh và khó thở.
- Suy Hô Hấp xảy ra khi cơ thể không nhận đủ ôxy, không thể loại bỏ cacbon điôxít hoặc sự kết hợp của cả hai tình trạng. Điều này có thể là vì nhiều lý do bao gồm viêm phổi, quá liều opioid, đột quỵ, chấn thương phổi hoặc bệnh tật, hoặc là hậu quả thứ cấp của chấn thương tủy sống. Các triệu chứng bao gồm khó thở, cảm thấy lú lẫn, da hoặc môi có màu hơi xanh. Bạn có thể sẽ không nhận thấy những triệu chứng này, nhưng người chăm sóc sẽ nhận thấy. Hãy gọi ngay 911.
Các vấn đề hô hấp khác ảnh hưởng đến người bị tổn thương tủy sống là:
Ho bị ảnh hưởng liên quan đến mức độ chấn thương tủy sống ở đốt sống cao hơn. Khó có thể ho mạnh do có nhiều cơ liên quan hơn ảnh hưởng đến việc ho. Ho là một biện pháp bảo vệ của hệ hô hấp nhằm tạo ra đủ gió đi qua phổi để loại bỏ các mảnh vụn nhỏ có thể đã xâm nhập vào hệ hô hấp. Đó là một cơ chế tự nhiên để làm sạch phổi.
Tư thế ảnh hưởng đến chức năng của phổi. Ngồi rất tốt cho chức năng của phổi vì trọng lực có thể hỗ trợ cơ hoành. Tuy nhiên, ngồi cũng có thể gây hại nếu không sử dụng dụng cụ nịt bụng vì các cơ quan bên trong bụng có thể không được giữ chặt do cơ bụng lỏng lẻo. Điều này khiến áp lực trong khoang bụng tăng lên khi ngồi, ảnh hưởng đến khả năng hoạt động của cơ hoành.
Phù phổi (có chất dịch trong phổi) xảy ra ở 50% số người khởi phát liệt tứ chi do bù dịch hồi sức cấp cứu. Sau chấn thương, phù phổi có thể xuất hiện với các biến chứng tim, nhiều dịch quá mức hoặc phù do chức năng tim hoạt động kém hiệu quả. Không sử dụng dụng cụ nịt bụng làm tăng nguy cơ tiến triển bệnh.
Thuyên tắc huyết khối phổi (P.E.) (cục máu đông hoặc bong bóng khí trong phổi) cũng xảy ra do chức năng tim kém dẫn đến tuần hoàn kém, thiếu vận động và co thắt. Cục máu đông thường hình thành ở những nơi khác trong cơ thể và di chuyển đến phổi.
Các Chẩn Đoán Hô Hấp Khác
Hội Chứng Rối Loạn Hô Hấp Ở Người Lớn (ARDS)-tích tụ chất dịch mãn tính trong túi phổi (phế nang)
Sặc-hít phải chất lỏng hoặc thức ăn vào đường hô hấp mà không thể loại bỏ ra được
Viêm phế quản-viêm phế quản hoặc các ống dẫn chính trong phổi
Co thắt phế quản-co thắt phế quản làm thắt chặt đường thở, gây khó khăn khi hít vào hoặc thở ra
Áp xe phổi-một túi nhiễm trùng lớn trong phổi
Tràn dịch màng phổi-khi phổi cọ xát trực tiếp vào màng chứa, gây ra đau đớn đáng kể
Viêm phổi/tràn máu và/hoặc khí màng phổi tích tụ trong màng bao bọc quanh phổi
Phù phổi– chất dịch dư thừa trong phổi
Viêm khí quản-nhiễm trùng khí quản, đường thở chính trong cơ thể, từ miệng đến phổi
Suy Hô Hấp Cấp (URI)-nhiễm trùng ở đường thở nhưng không ở phổi (Thường gặp nhất là cảm lạnh)
Suy hô hấp-hệ thống hô hấp không có khả năng hoạt động, mang ôxy và loại bỏ cacbon điôxít khỏi cơ thể
Các rối loạn hô hấp có từ trước hoặc tiến triển có thể kèm cả khó thở sau khi bị SCI. Nhiều người có bệnh trạng hô hấp từ trước hoặc mới khởi phát. Những bệnh này tạo ra tác dụng phụ gây khó thở sau khi bị chấn thương tủy sống. Việc điều trị các bệnh đường hô hấp phải liên tục hoặc đôi khi cần chăm sóc nâng cao hơn để duy trì sức khỏe hô hấp. Một số tình trạng bệnh lý ảnh hưởng đến hô hấp bao gồm hen suyễn, COPD, viêm phế quản mãn tính, khí phế thũng, ung thư phổi, xơ nang, tràn dịch màng phổi (phổi cọ xát với màng chứa phổi, gây đau).
Chứng Ngưng Thở Lúc Ngủ
Chứng Ngưng Thở Lúc Ngủ là một bệnh đường hô hấp khi ngủ, người bệnh ngừng thở hoặc thở không hiệu quả trong khi ngủ. Điều này có thể diễn ra trong một khoảng thời gian ngắn. Bệnh có thể bao gồm hoàn toàn không thở hoặc khó thở được thể hiện bằng tiếng ngáy. Bạn có thể không biết rằng bạn đang gặp vấn đề vì bạn không thể nhận ra khi đang ngủ. Nói chung, người khác nói với bạn rằng bạn ngáy hoặc bạn đã ngừng thở trong một khoảng thời gian trong khi ngủ hoặc bạn thở hổn hển. Bạn có thể nhận thấy các triệu chứng như là: thức dậy bị đau đầu, khô miệng, khó chịu, không thể tập trung, mệt mỏi vào ban ngày, hoặc thậm chí buồn ngủ vào ban ngày.
Có ba loại ngưng thở khi ngủ. Ngưng thở khi ngủ do tắc nghẽn là phổ biến nhất. Loại này xảy ra do cơ cổ họng giãn ra và không cho không khí đi qua. Ngưng thở khi ngủ trung ương xảy ra khi thông điệp từ não về việc thở không được truyền đến cơ thể. Sự kết hợp của cả hai loại ngưng thở khi ngủ được gọi là Hội Chứng Ngưng Thở Khi Ngủ Phức Tạp. Những người bị chấn thương tủy sống có thể gặp bất kỳ một trong ba loại này.
Bệnh ngưng thở khi ngủ phổ biến hơn đáng kể ở những người bị chấn thương tủy sống. Bệnh phổ biến ở những người bị chứng liệt nửa người, ước tính khoảng 25-40 phần trăm gặp tình trạng này. Yếu cơ hô hấp rất có thể liên quan đến chấn thương ở đốt sống bất kỳ. Béo phì, đặc biệt là ở cổ và bụng, cũng là một yếu tố nguy cơ gây ra bệnh ngưng thở khi ngủ. Nằm ngửa khi ngủ là tư thế dễ bị ngưng thở khi ngủ. Một số loại thuốc giãn cơ (ví dụ như baclofen, được biết là có làm chậm nhịp thở) ảnh hưởng đến giấc ngủ.
Nghiên cứu về giấc ngủ là đánh giá cho bệnh ngưng thở khi ngủ. Trong môi trường này, bạn được giám sát trong khi ngủ. Khi bị chấn thương tủy sống, bạn sẽ muốn đảm bảo rằng bề mặt giường phù hợp với nhu cầu của bạn và nhu cầu chăm sóc thể chất của bạn sẽ được cung cấp trước khi nghiên cứu.
Việc điều trị bao gồm các thiết bị để duy trì nhịp thở trong khi ngủ. Điều này bao gồm ngủ đêm và ngủ trưa, nếu cần trong ngày. Máy thở áp lực dương liên tục (CPAP) là thiết bị cung cấp áp lực không khí qua mặt nạ để giữ cho đường thở mở trong khi ngủ. Đây là phương pháp điều trị được sử dụng phổ biến nhất. Các lựa chọn thay thế bao gồm máy thở áp lực dương hai mức độ (BPAP), một thiết bị cung cấp nhiều áp lực hơn khi hít vào và giảm áp lực khi bạn thở ra. Một thiết bị mới hơn là Máy Thở Không Xâm Nhập Thích Ứng (ASV). Thiết bị tạo luồng khí này bắt chước kiểu thở bình thường của bạn để tái tạo kiểu thở của bạn khi ngủ. Thiết bị này chỉ được khuyến khích cho một số loại ngưng thở khi ngủ. Dụng cụ ngậm vào miệng để mở đường thở khi ngủ cũng đã được sử dụng ở một số người tùy thuộc vào loại ngưng thở khi ngủ. Các dụng cụ ngậm vào miệng cho hiệu quả thấp nhất, nhưng có tác dụng đối với một số người.
Đánh Giá Hệ Hô Hấp
Bước đầu tiên để tìm ra phương pháp điều trị thích hợp cho các vấn đề hô hấp là xác định bản chất của tình huống. Các nhu cầu chăm sóc sức khỏe cụ thể sau chấn thương tủy sống có sự khác nhau ở mỗi người.
Đánh giá thể chất là đánh giá đầu tiên về hệ hô hấp. Phép đo trực quan về số nhịp thở mỗi phút là điểm bắt đầu. Nhịp thở bình thường là 12 đến 20 nhịp mỗi phút. Ghi nhận là khó thở nếu nhịp thở dưới 12 nhịp mỗi phút hoặc hơn 25 nhịp mỗi phút trong thời gian kéo dài, không phải chỉ tạm thời do gắng sức. Số nhịp thở mỗi phút tăng lên cho thấy cơ thể cần nhiều ôxy hơn.
Chuyên gia chăm sóc sức khỏe sẽ nghe phổi của bạn bằng ống nghe. Điều này cung cấp thông tin về chất lượng không khí di chuyển qua tất cả các thùy của phổi. Ghi nhận tình trạng khó thở, giảm nhịp thở hoặc có thêm tiếng ồn như tiếng thở gấp và thở khò khè.
Lượng ôxy trong máu của bạn có thể được đo bằng máy đo ôxy mạch (SpO2). Đây là một chiếc kẹp nhỏ thường được đặt trên đầu ngón tay để đánh giá các dấu hiệu quan trọng của bạn trong cuộc hẹn y tế hoặc bạn có thể đã được đặt loại miếng dán ngón tay để đánh giá lâu dài trong khi ở bệnh viện chăm sóc cấp tính. Lượng ánh sáng từ thiết bị được hấp thụ qua ngón tay của bạn sẽ làm xuất hiện các chỉ số. Bình thường là từ 100% đến 95%. Chỉ số thấp là bằng hoặc dưới 90%.
Tiền sử sức khỏe và tiền sử gia đình sẽ được kiểm tra để xem liệu bạn có bất kỳ vấn đề hoặc bệnh hô hấp nào không, ví dụ như hen suyễn, COPD, các vấn đề về xoang, chấn thương ngực, phẫu thuật hoặc bất kỳ mối quan ngại về sức khỏe nào có thể ảnh hưởng đến hô hấp. Bạn cũng sẽ được hỏi về bất kỳ loại thuốc hít nào mà bạn sử dụng như thuốc lá, thuốc vape hoặc sử dụng thuốc dạng hít không được kê đơn y tế sẽ ảnh hưởng đến quá trình ôxy hóa của cơ thể.
Các mô (da) của cơ thể phải khỏe mạnh và có màu sắc tự nhiên. Có thể có các vấn đề về hô hấp nếu môi hoặc móng tay của bạn có màu hơi xanh. Sắc tố xanh lam càng đậm cho thấy tình trạng khó thở càng nghiêm trọng hoặc thời gian khó thở càng dài hơn. Sắc tố hơi xanh là dấu hiệu cho thấy quá trình ôxy hóa không diễn ra trong cơ thể bạn. Các triệu chứng đầu tiên của sự thay đổi màu sắc xảy ra ở các bộ phận của cơ thể xa tim nhất, như ở ngón chân và ngón tay hoặc ở những vùng tập trung nhiều mao mạch như môi.
Rên rỉ khi thở, phồng mũi (lỗ mũi mở to khi hít vào), thở khò khè, lồng ngực hoặc bụng co rút đều là những dấu hiệu thể chất cho thấy người đó đang gắng sức nhiều hơn để đưa được không khí vào phổi. Trong quá trình hô hấp thông thường, bạn sẽ thấy lồng ngực phồng lên và xẹp xuống nhưng thường không cần thêm âm thanh hoặc cử động cơ nào để đưa không khí vào cơ thể.
Đổ mồ hôi mà không bị sốt hoặc cảm thấy nóng cho thấy cơ thể của người đó đang làm việc quá sức. Điều này có thể là do bạn phải cố gắng để hít thở không khí. Một người nghiêng về phía trước để thở thực sự đang phải rất gắng sức để đưa được không khí vào phổi. Đây là một dấu hiệu cho thấy họ có thể đang tiến tới suy hô hấp.
Xét nghiệm trong phòng thí nghiệm được sử dụng để đánh giá chức năng bên trong của cơ thể. Các xét nghiệm thông thường trong phòng thí nghiệm về nhịp thở bao gồm xét nghiệm công thức máu toàn phần (CBC), đo nhiều chỉ số bao gồm cả hemoglobin, một loại protein vận chuyển ôxy đi khắp cơ thể. Bạn cần thở ôxy nhưng khi vào trong cơ thể, hemoglobin sẽ đưa ôxy đi khắp nơi để cho các tế bào sử dụng. Hemoglobin cũng giúp mang một số cacbon điôxít ra khỏi cơ thể.
Khí máu (PaO2) thường được hút ra từ động mạch ở cổ tay. Xét nghiệm này đánh giá quá trình ôxy hóa trong cơ thể tại thời điểm lấy máu. Điều này rất giống với đánh giá máy đo ôxy mạch, ngoại trừ việc xét nghiệm này là lấy máu từ bên trong cơ thể.
Đánh giá phổi là các bài kiểm tra thể chất để xem phổi hoặc để kiểm tra hiệu quả của phổi. Chụp X-quang phổi cung cấp hình ảnh phổi của bạn. Đây là một công cụ hữu ích để xem liệu có nhiễm trùng trong phổi như viêm phổi hoặc tắc nghẽn trong phổi hay không. Việc này cũng có thể được sử dụng để đánh giá cấu trúc cơ bản của phổi cũng như để xem kích thước của phổi. Chụp CT hoặc MRI cung cấp thông tin chi tiết hơn.
Máy Đo Lưu Lượng Đỉnh là thiết bị cầm tay để đo lực thở ra.
Kiểm tra chức năng phổi là quá trình đánh giá về chức năng phổi. Điều này bao gồm phép đo phế dung, tức là bạn hít nhiều nhất có thể lượng không khí vào phổi và thở ra nhiều nhất có thể. Lượng không khí sẽ được đo. Ngoài ra, người kiểm tra sẽ đánh giá mức độ dễ dàng hít thở của bạn khi thực hiện việc này.
Điện cơ (EMG) có thể được sử dụng để đánh giá phản ứng của cơ trước kích thích thần kinh đối với chuyển động ở ngực và bụng của bạn. Nghiên cứu dẫn truyền thần kinh (NCS) đánh giá chức năng của thần kinh. Cả hai đều hữu ích trong việc xác định sự hiện diện của co cứng ở các dây thần kinh và cơ hô hấp. EMG/NCS có thể đánh giá chức năng của cơ hoành và các dây thần kinh khác hỗ trợ thở.
Điều Trị Hệ Hô Hấp sau Chấn Thương Tủy Sống
Tất cả những người bị chấn thương tủy sống do ốm đau hoặc bệnh tật ở bất kỳ mức độ nào cũng nên chú ý giữ cho hệ hô hấp ở tình trạng tốt nhất có thể. Bất kỳ ai bị chấn thương tủy sống đều có thể xuất hiện các tình trạng bệnh lý hô hấp. Thông tin sau có sẽ giúp bạn duy trì tốt cho hệ hô hấp của mình.
Giữ miệng sạch sẽ. Đây là hoạt động số một để duy trì sức khỏe của phổi cho tất cả mọi người, dù có hoặc không có chấn thương tủy sống. Việc vệ sinh răng miệng đã được nghiên cứu rất nhiều. Các mảnh thức ăn còn sót lại trong miệng hoặc kẽ răng của bạn bắt đầu phân hủy sau một thời gian ngắn. Nước bọt ngấm vào các hạt này và phá vỡ chúng, đây là một trong những bước đầu tiên của quá trình tiêu hóa. Nếu bạn vô tình hít phải hoặc bị nghẹn thức ăn đã phân hủy, bạn đã để vi khuẩn xâm nhập vào hệ hô hấp. Nếu bạn giữ miệng sạch sẽ nhưng không may bị sặc thì sẽ không có mảnh thức ăn nào trong miệng và nếu có thì mảnh thức ăn cũng sẽ mang ít vi khuẩn hơn. Nguy cơ bị nhiễm trùng phổi ít hơn nhiều nếu thực phẩm sạch vô tình xâm nhập vào phổi của bạn. Hãy duy trì sức khỏe răng miệng bằng cách làm sạch miệng, súc miệng, dùng chỉ nha khoa và đi khám nha khoa đúng lịch định kỳ. Nếu bạn không thể nuốt hoặc không có biện pháp phòng ngừa nghẹn, hãy chuẩn bị sẵn bàn chải đánh răng gắn vào thiết bị hút.
Uống chất lỏng để duy trì lượng nước trong cơ thể. Cung cấp nước cho cơ thể giữ cho tất cả các hệ thống hoạt động hiệu quả, đặc biệt là hệ hô hấp bằng cách giữ cho phổi ẩm, niêm mạc mỏng và dễ ho hơn.
Có chế độ ăn uống cân bằng. Hãy theo dõi lượng hấp thụ để duy trì cân nặng. Bạn có thể sẽ cần bổ sung calo để tránh bị quá gầy hoặc giảm calo để giảm bớt cân nặng. Phần cân nặng dư thừa có thể tích tụ, đặc biệt là ở vùng cổ và có thể làm cho việc thở khó khăn hơn hoặc dẫn đến chứng ngưng thở khi ngủ. Cơ bụng hoạt động kém sẽ tạo ra áp lực tiêu cực trong bụng, ảnh hưởng đến khả năng hoạt động hiệu quả của cơ hoành.
Chỉnh tư thế đúng cho bản thân và giữ người thẳng. Ngồi nghiêng sang một bên hoặc gục đầu về phía trước có thể cản trở việc thở. Hãy nhờ ai đó nghe nhịp thở của bạn khi bạn ngủ, đặc biệt là khi bạn nằm ngửa, để kiểm tra xem bạn có bị ngưng thở khi ngủ không.
Rèn luyện cơ thể. Điều này có thể được thực hiện bằng cách bạn di chuyển các bộ phận cơ thể có và không có cảm giác, hoặc nhờ ai đó tập thể dục giúp cho cơ thể của bạn. Tham gia hoạt động sẽ kích thích cơ thể và có thể khiến bạn hít thở sâu hơn để làm sạch phổi.
Hít sâu và ho. Hít sâu ba hơi vào hết mức có thể, sau đó ho. Việc này sẽ khiến mọi chất tiết dịch chuyển trong phổi của bạn. Khi dịch tiết lỏng ra, chúng sẽ dễ dàng di chuyển ra ngoài hơn. Nếu bạn không thể ho, hãy sử dụng một trong những thiết bị hỗ trợ hô hấp không xâm lấn được liệt kê dưới đây. Nếu bạn sử dụng thở máy, hãy sử dụng nút ký hiệu nếu được nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn cho phép.
Dùng dụng cụ nịt bụng. Đây là thiết bị bên ngoài để hỗ trợ cơ bụng, giúp thở và ho hiệu quả hơn.
Ngừng hút thuốc, hút vape, hoặc mọi loại thuốc hít không phải về y tế hoặc không ở gần những người khác hút thuốc. Những chất này lấp đầy phổi và khiến ôxy không thể đi vào cơ thể. Bạn không chỉ nghiện những chất này mà còn không nhận được lượng ôxy cần thiết để duy trì sức khỏe. Kết quả là chấn thương do áp lực, tuần hoàn kém, bệnh tim và phổi. Hút thuốc gây ung thư phổi, thực quản, thanh quản, miệng, họng, thận, bàng quang, gan, tuyến tụy, dạ dày, cổ tử cung, ruột kết, trực tràng và bệnh bạch cầu cấp dòng tủy. Có dịch vụ hỗ trợ y tế để giúp bạn cố gắng bỏ thuốc lá, được cung cấp qua nhà cung cấp dịch vụ chăm sóc sức khỏe.
Chích ngừa và luôn cập nhật. Chích ngừa cúm hàng năm. Vắc-xin viêm phổi được tiêm 10 năm một lần. Những mũi chích ngừa này là cần thiết để giảm nguy cơ mắc các bệnh nguy hiểm này.
Hỗ Trợ Thở
Đôi khi, hỗ trợ cơ học có thể giúp bạn thở sau khi bị chấn thương tủy sống. Cũng như chứng ngưng thở khi ngủ, có nhiều cách để hỗ trợ thở. Việc lựa chọn thiết bị hỗ trợ thở nên được thực hiện với ý kiến từ chuyên gia chăm sóc sức khỏe của bạn để có kết quả tốt nhất.
Hỗ Trợ Hô Hấp Không Xâm Lấn
Sử dụng một ống dạng bóng hơi để hút sạch chất bài tiết khỏi mũi và sau miệng. Điều này rất hữu ích nếu bạn gặp khó khăn khi xì mũi.
Đối với tắc nghẽn nhẹ, hãy uống những chất lỏng tỏa hơi ấm lên, hít thở không khí ẩm như ở trong phòng tắm xông hơi hoặc sử dụng máy tạo độ ẩm. Hơi nước làm loãng lớp dịch nhầy.
Phế dung kế kích thích được sử dụng để mở rộng đường thở và phổi. Khi bạn hít vào, một loạt các quả bóng nhựa nhỏ trong thiết bị sẽ dâng cao lên. Mục đích là để tăng độ cao của quả bóng và giữ chúng ổn định để giúp phổi hít thở sâu.
Các bài tập rèn luyện cơ hô hấp khác có thể do bác sĩ chuyên khoa hô hấp hoặc vật lý trị liệu dạy.
Nịt bụng tăng cường co bóp cơ bụng để cải thiện chức năng hô hấp.
Có một số kỹ thuật có thể sử dụng để làm lỏng bớt chất nhầy và tắc nghẽn trong phổi.
- Đánh hoặc vỗ nhẹ trên khung xương sườn có thể giúp giảm tắc nghẽn.
- Flutter là một thiết bị cầm tay được sử dụng để làm lỏng chất nhầy từ phổi. Thiết bị trông giống như một ống hít hen suyễn. Một quả bóng thép bên trong thiết bị gây ra rung động bên trong đường thở và thành phổi. Ngay cả người bị hạn chế chức năng tay cũng có thể sử dụng.
- Dẫn lưu tư thế sử dụng trọng lực để di chuyển chất bài tiết từ đáy phổi lên cao hơn trong lồng ngực, tại đây chất bài tiết có thể được ho lên. Điều này thường hiệu quả khi đầu thấp hơn chân trong 15-20 phút. Hãy nhớ kiểm tra với chuyên gia chăm sóc sức khỏe của bạn trước khi thực hiện phương pháp này.
- Thở qua lưỡi-hầu có thể được sử dụng để giúp hít thở sâu hơn, bằng cách “nuốt” một loạt khí nhanh chóng và đẩy không khí vào phổi, sau đó thở ra phần khí tích tụ đó. Phương pháp này có thể được sử dụng để giảm ho.
- Một số người sử dụng phương pháp hỗ trợ ho từ người chăm sóc. Điều này có thể gây hại nếu không được thực hiện đúng cách. Hãy kiểm tra với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn để đảm bảo rằng việc này an toàn đối với đốt sống bị chấn thương của bạn và người chăm sóc đã được đào tạo để thực hiện đúng cách. Hỗ trợ ho không đúng cách có thể dẫn đến nhiều vấn đề sức khỏe nghiêm trọng.
Thuốc
Thuốc loãng đờm là thuốc hỗ trợ làm sạch đường thở, phổi, phế quản và khí quản, bao gồm:
Guaifenesin và các chất long đờm khác là thuốc viên hoặc chất lỏng có thể dùng để làm mỏng niêm mạc trong hệ hô hấp. Một số người thỉnh thoảng dùng thuốc này khi cần thiết, trong khi những người khác duy trì một lịch trình thường xuyên.
Natri bicarbonat khí dung thường được sử dụng để làm cho chất bài tiết dai dẳng được đào thải dễ dàng hơn.
Acetylcysteine khí dung cũng có hiệu quả để làm lỏng chất bài tiết, mặc dù thuốc này có thể gây ra co thắt phế quản do phản xạ.
Thông Khí Không Xâm Lấn (NIV) thường được sử dụng cho các trường hợp rối loạn chức năng hô hấp cấp tính (ARD) hoặc suy hô hấp cấp tính (ARF) nhưng cũng có thể được sử dụng để thở lâu dài.
Nếu một người không nhận đủ ôxy mà không có vấn đề về cấu trúc trong cơ thể, ôxy có thể được cung cấp qua ống mũi. Điều này có thể được thực hiện bằng cách sử dụng ống thông mũi có lưu lượng thấp hoặc cao, ống có hai ngạnh giúp giải phóng ôxy vừa đủ vào mũi. Khi sử dụng kỹ thuật này, miệng nên đóng lại trong phần lớn thời gian để có được tác dụng đầy đủ của ôxy. Nếu không thể ngậm miệng, có thể sử dụng khẩu trang che mũi và miệng, hoặc đặt phần trên cơ thể vào lều trên giường.
Áp Lực Đường Thở Dương Liên Tục (CPAP) là thiết bị thở bên ngoài (NIV) lắp vừa trên mũi và đôi khi là cả miệng. Có một số phiên bản của phương pháp điều trị này bao gồm Áp Lực Đường Thở Dương Liên Tục qua mũi (nCPAP) và Áp Lực Đường Thở Dương Liên Tục Bằng Bong Bóng (BCPAP). Mỗi loại đều có sự khác biệt nhưng nhìn chung, chúng đều nhẹ nhàng thổi không khí ngưng tụ vào để giữ cho mũi, đường thở và phổi được mở. Bạn có thể đã nghe nói về phương pháp điều trị này cho người lớn bị tắc nghẽn đường thở khi ngủ (chứng ngưng thở khi ngủ). Những thiết bị này có thể được sử dụng để thở trong khi ngủ để cơ thể được nghỉ ngơi hoặc dùng cả ngày để giữ cho đường thở mở và không khí hoặc ôxy được đưa đến phổi.
Các loại NIV khác có thể bao gồm Thông Khí Áp Lực Dương Ngắt Quãng Qua Mũi (NIPPV) sử dụng máy thở để cung cấp hơi thở ngắt quãng với áp lực thở hoàn toàn qua mũi. Áp Lực Đường Thở Dương Qua Mũi Hai Mức Độ (BiPAP) sử dụng áp lực thấp hơn, hít vào và thở ra dài hơn (đôi khi thở sâu hơn). Các máy này tuân theo mô hình thở điển hình là lấy không khí vào sau đó nghỉ ngơi để không khí chứa cacbon điôxít thoát ra ngoài.
Thông Khí Cơ Học
Thông Khí Cơ Học (MV) là ống được đặt trong miệng hoặc cổ họng để hỗ trợ thở. Đây được coi là xâm lấn vì ống thở được đặt bên trong cơ thể. Cắt khí quản, hoặc rạch phẫu thuật ở gốc trước của cổ, được thực hiện để giúp thở dễ dàng hơn nếu tình trạng thông khí kéo dài.
Có hai loại máy thở cơ học cơ bản:
- Máy thở áp lực âm được ví như lá phổi sắt, tạo ra một khoảng chân không xung quanh bên ngoài lồng ngực, làm lồng ngực nở ra và hút không khí vào phổi.
- Máy thở áp lực dương, được bán trên thị trường từ những năm 1940, hoạt động theo nguyên tắc ngược lại, bằng cách thổi không khí trực tiếp vào phổi. Các máy thở đều là loại có xâm lấn – một đường dẫn khí được tạo ra trong vùng cổ họng, được gắn với một thiết bị mà hầu hết mọi người gọi là “máy hút.”
Nói chung, những người bị tổn thương thần kinh hoàn toàn ở đốt sống C2 trở lên không có chức năng cơ hoành và cần phải có máy thở. Những người bị chấn thương hoàn toàn ở C3 hoặc C4 có thể có chức năng cơ hoành và có khả năng thôi dùng máy thở. Những người bị chấn thương hoàn toàn từ C5 trở xuống có chức năng cơ hoành còn nguyên vẹn và có thể cần đến máy thở ngay sau khi bị thương nhưng thường có thể cai dùng thiết bị.
Cai thở máy rất quan trọng vì nó làm giảm nguy cơ mắc một số vấn đề sức khỏe như viêm phổi và biến chứng mở khí quản. Cai dùng thở máy có thể dẫn đến giảm chi phí chăm sóc hỗ trợ ít tốn kém.
Các cài đặt trên máy thở sẽ được điều chỉnh theo nhu cầu cá nhân của bạn. Không được điều chỉnh cài đặt khi không có hướng dẫn cụ thể. Những từ bạn sẽ nghe và nên biết là:
Áp lực đỉnh đường thở (PIP) là áp lực tối đa mà phổi cần để đưa ôxy vào. Điều này được xác định bằng chuyển động thành ngực đầy đủ.
Thời gian hô hấp là khoảng thời gian để máy bơm đầy không khí vào phổi do máy điều khiển.
Áp lực dương cuối thì thở ra (PEEP) là áp suất trong phổi khi không khí có thể đi ra, hoặc giảm áp suất phổi. Trong quá trình thở, không khí được đưa vào phổi, nhưng áp suất phải được giảm để không khí có thể thoát ra ngoài.
Tỷ lệ PaO2/FiO2 là tỷ lệ giữa áp lực riêng phần ôxy trong máu động mạch và phần ôxy hít vào. Nói cách khác, đây là lượng ôxy trong phổi được các phế nang chuyển hóa thành ôxy trong máu.
Thể Tích Lưu Thông (TV) là lượng không khí vào và ra khỏi phổi trong một lần thở.
Có nhiều loại bộ điều hợp thông khí cơ học có sẵn. Một số đi qua miệng, nhưng hầu hết sẽ được phẫu thuật cấy ghép ống mở khí quản vào cổ. Điều này làm giảm đáng kể công sức khi thở vì không khí không cần đi qua mũi, miệng và cổ họng. Phải vệ sinh vùng này cẩn thận, bao gồm làm sạch ống mở khí quản và thay mới để tránh nhiễm trùng hoặc tích tụ niêm mạc nhầy.
Có những biến chứng tiềm ẩn liên quan đến ống mở khí quản, bao gồm không thể nói hoặc nuốt bình thường. Mất khả năng nói là một trong những khía cạnh khó chịu nhất của thở máy. Một số ống mở khí quản được thiết kế để hướng không khí lên trong khi thở ra, và do đó cho phép nói trong những khoảng thời gian đều đặn, định kỳ. Các van thích ứng cũng có thể được đặt để cho phép nói. Các van này có thể được gắn vào giữa ống mở khí quản và ống thông khí, cho phép bệnh nhân tự nói. Cài đặt thông khí được điều phối để phát ra tiếng nói. Ngoài ra, cũng có thể sử dụng máy tính có thể được điều khiển bằng chuyển động của mắt để nói chuyện cho người bệnh.
Một biến chứng khác liên quan đến mở khí quản là nhiễm trùng. Ống này là một vật lạ ở cổ và do đó có khả năng đưa vào các sinh vật mà thường sẽ bị các cơ chế bảo vệ tự nhiên ở mũi và miệng ngăn chặn. Làm sạch và băng vết mổ mở khí quản hàng ngày là một biện pháp phòng ngừa quan trọng.
Hút dịch là thao tác điển hình với hỗ trợ thông khí để làm sạch phổi khỏi quá nhiều chất nhầy và chất tiết tích tụ. Hoạt động hút dịch đòi hỏi kỹ thuật vô trùng. Sử dụng ống hút mới, vô trùng trong mỗi lần hút. Có thể đặt vào và lấy ra nhiều lần trong một lần hút nhưng không bao giờ được để lại để tái sử dụng do vi khuẩn tích tụ. Ống thông hút phải phù hợp với kích thước của bệnh nhân và đường mở khí quản.
Ống thông hút phải được di chuyển trong suốt thời gian ở bên trong đường thở. Để ống hút tiếp xúc với mô đường thở mỏng có thể gây ra bầm tím hoặc chảy máu. Lực hút tắt đi khi vào đường thở và bật lên khi rút ống thông hút ra. Thời gian ống hút có thể ở trong phổi không được vượt quá thời gian bạn có thể nín thở. Nếu có khó khăn khi đi vào từng phổi và người bệnh không có biện pháp phòng ngừa cho cột sống, hãy để người bệnh quay đầu nhẹ về hướng ngược lại của phổi để hút. Làm vậy sẽ điều chỉnh sinh lý bên trong cơ thể để quá trình hút từng phổi trở nên dễ dàng hơn.
Hầu hết mọi người đều thấy thủ thuật hút đó không thoải mái, nhưng có thể chịu đựng được. Nếu khó thực hiện hút dịch, bạn có thể cân nhắc sử dụng giải pháp thay thế là CoughAssist (khí cụ bơm) để làm sạch đường thở vì nó nhẹ nhàng hơn một chút, mặc dù có thể mất thời gian để làm quen với khí cụ này.
Có một số máy trên thị trường để thúc đẩy cơn ho cho những người phụ thuộc vào máy thở:
Vest bao gồm một chiếc áo vest có thể bơm hơi được kết nối bằng ống khí với một máy phát xung khí, có thể thổi phồng và xẹp xuống nhanh chóng. Tính năng này tạo áp lực nhẹ nhàng lên thành ngực để làm lỏng và loãng chất nhầy và di chuyển nó đến đường thở trung tâm để làm sạch bằng cách ho hoặc hút.
Các máy CoughAssist, như đã đề cập ở trên, được thiết kế để tăng cường chức năng ho bằng cách mô phỏng một cách cơ học động tác ho. Thiết bị này thổi vào hơi thở có áp suất hít vào, và nhanh chóng sau đó là luồng thở ra.
* Cả Vest và CoughAssist đã được Medicare chấp thuận hoàn trả chi phí nếu được xác định là cần thiết về mặt y tế.
Cấy Ghép Đường Hô Hấp (Thần Kinh Giả)
Máy Tạo Nhịp Thần Kinh Cơ Hoành là thiết bị cấy ghép được đặt trên cơ hoành trong một thủ thuật phẫu thuật xâm lấn tối thiểu. Một bộ điều khiển được đặt ở bên ngoài cơ thể để cung cấp kích thích điện đến dây thần kinh cơ hoành để làm cho nó co lại. Máy tạo nhịp thần kinh cơ hoành đã có từ vài năm nay. Hai công ty cung cấp hệ thống kích thích cơ hoành:
Máy tạo nhịp Avery đã được sử dụng từ trước khi FDA phê duyệt các thiết bị y tế, từ giữa những năm 1960. Quy trình này bao gồm phẫu thuật xuyên qua cơ thể hoặc cổ để xác định vị trí của dây thần kinh cơ hoành ở cả hai bên của cơ thể. Các dây thần kinh được làm lộ ra và khâu vào các điện cực. Một máy thu sóng nhỏ cũng được cấy vào khoang ngực; máy này được kích hoạt bởi một ăng-ten bên ngoài gắn vào thân máy.
Hệ thống Synapse, đi tiên phong ở Cleveland, đã được Christopher Reeve sử dụng trong một thử nghiệm lâm sàng ban đầu vào năm 2003. Hệ thống Cleveland, được FDA chấp thuận để cấy ghép trên người bị tổn thương tủy sống vào năm 2008, có quy trình lắp đặt đơn giản hơn, sử dụng kỹ thuật nội soi cho bệnh nhân ngoại trú. Hai điện cực được đặt ở mỗi bên của cơ hoành, với các dây dẫn được gắn xuyên qua da với một máy kích thích chạy bằng pin. Synapse cũng được FDA chấp thuận để cấy các thiết bị này vào người mắc bệnh ALS.
Các nhà nghiên cứu tại Trung Tâm Cleveland FES đã phát minh ra phương pháp kích thích điện để bắt đầu một cơn ho mạnh ở bệnh nhân liệt tứ chi, theo yêu cầu. Hệ thống đang được đánh giá và chưa được cung cấp lâm sàng.
Phục Hồi Chức Năng
Bác sĩ vật lý trị liệu hoặc chuyên gia về phục hồi thể chất sẽ hướng dẫn bạn chăm sóc cho tất cả các nhu cầu về chấn thương tủy sống. Các đánh giá hô hấp cơ bản và nâng cao sẽ được thực hiện với sự tư vấn của các bác sĩ chuyên khoa phổi khi cần thiết.
Các chuyên gia về phổi (thở) chỉ đạo việc chăm sóc những người có vấn đề về hô hấp. Bác sĩ chuyên khoa phổi thường được tìm đến để xin lời tư vấn nếu bạn có nhiều bệnh lý hô hấp hoặc cần chăm sóc hô hấp nâng cao.
Bác sĩ Xạ trị Can thiệp có thể làm việc với bác sĩ chuyên khoa phổi của bạn để thực hiện các xét nghiệm về chức năng hô hấp để xem bạn có cấy ghép liên quan đến hô hấp hoặc thiết bị thần kinh giả để thở hay không.
Bác sĩ Trị liệu Hô hấp (RT) sẽ là một thành viên quan trọng của nhóm nếu bạn gặp khó khăn về hô hấp. Chuyên khoa này bao gồm những người được đào tạo đặc biệt, họ sẽ theo dõi, quản lý thuốc và điều trị các vấn đề về hô hấp của bạn. Bạn có thể nhận được nhiều phương pháp điều trị chuyên biệt theo nhu cầu của mình từ RT. Những phương pháp điều trị này có thể bao gồm chăm sóc thở máy cho đến các bài tập chăm sóc tại nhà để cải thiện khả năng thở của bạn.
Các y tá phục hồi chức năng đóng vai trò quan trọng trong việc phát hiện các vấn đề về hô hấp, cung cấp các phương pháp điều trị và thuốc sẽ hỗ trợ sức khỏe hô hấp của bạn theo chỉ định của bác sĩ vật lý trị liệu, bác sĩ chuyên khoa phổi và nhà trị liệu hô hấp. Y tá sẽ chăm sóc các nhu cầu của bạn trong ICU, bệnh viện phục hồi chức năng và có thể là thành viên của nhóm chăm sóc tại nhà của bạn.
Vật Lý Trị Liệu (PT) sẽ được cung cấp để hỗ trợ bạn các kỹ năng vận động nhằm thích ứng với nhu cầu thở của bạn. Họ sẽ dạy bạn cách tiết kiệm năng lượng nếu cần cũng như cách tăng cường cơ bắp để thở.
Trị Liệu Hoạt Động (OT) cung cấp giáo dục và điều trị cho các hoạt động sống hàng ngày có thể cần phải thay đổi do tình trạng thở của bạn cũng như cách thích ứng với các hoạt động cùng thiết bị hỗ trợ thở.
Bác Sĩ Ngôn Ngữ/Bệnh Học (SLP CCC) sẽ hỗ trợ bạn học nói và nuốt bằng các thiết bị thở thích ứng cũng như cách giảm nguy cơ bị nghẹn (hít phải).
Nhà Tâm Lý Học sẽ hỗ trợ sức khỏe tâm thần trong việc học cách điều chỉnh với cách sống mới của bạn.
Nhân Viên Công Tác Xã Hội sẽ hỗ trợ bạn và gia đình bạn bằng cách xác định vị trí các nguồn lực và nhân viên để hỗ trợ bạn tại nhà.
Người Quản Lý Hồ Sơ Bảo Hiểm có thể hỗ trợ xác định các nhà cung cấp dịch vụ chăm sóc và thiết bị cần thiết cho tình trạng sức khỏe của bạn.
Nghiên Cứu
Có rất nhiều nghiên cứu cả cơ bản (phòng thí nghiệm) và lâm sàng (với người) về chức năng thở hiệu quả. Nghiên cứu liên quan đến hệ hô hấp kết nối tất cả các ngành y tế. Những gì được phát hiện cho một chẩn đoán được sử dụng trong các chẩn đoán khác dẫn đến việc chia sẻ kiến thức rộng rãi.
Để cải thiện khả năng thở cho những người có vấn đề bất kỳ về hệ hô hấp, những tiến bộ trong công nghệ đã và đang tiếp tục xuất hiện. Số lượng và loại thiết bị có sẵn đã tăng rất nhiều tùy chọn gần đây. Mọi người đang hướng tới các thiết bị và bộ phận hiệu quả hơn, thoải mái hơn và dễ sử dụng hơn.
Nghiên cứu dành riêng cho những người bị tổn thương tủy sống bao gồm việc tìm hiểu cách hoạt động của các dây thần kinh hô hấp với mục tiêu lâu dài là cải thiện hô hấp. Nhiều nhà nghiên cứu đang nghiên cứu cách hệ hô hấp phát triển ở thai nhi để xem liệu sự phát triển tự nhiên đó có thể được khai thác và sử dụng để điều trị các vấn đề hô hấp sau chấn thương tủy sống hay không. Trong bào thai, nhiều dây thần kinh được phát triển để tạo thành dây thần kinh cơ hoành. Những dây thần kinh phụ sẽ bị loại bỏ tự nhiên trước khi sinh. Kích thích sự phát triển của các dây thần kinh phụ có thể là một nguồn để cải thiện khả năng thở sau SCI.
Hiện tượng thần kinh về tính linh hoạt đang được sử dụng. Tính linh hoạt là lý thuyết cho rằng hệ thần kinh sẽ thích ứng với những khó khăn, thử thách. Lý thuyết này được sử dụng thông qua tất cả các nghiên cứu SCI và thần kinh. Các nhà nghiên cứu quan tâm đến việc tìm hiểu cách thức mà hệ thần kinh sẽ thích ứng với SCI và làm thế nào quá trình này có thể được thúc đẩy và nâng cao.
Các bài tập để cải thiện hơi thở được dạy cho những người bị SCI ở mọi đốt sống. Các nghiên cứu đang được tiến hành để xác định phương pháp nào hiệu quả nhất và tại đốt sống nào bị chấn thương. Có vẻ như có một số phục hồi tự nhiên của hệ hô hấp trong năm đầu tiên bị chấn thương. Các nhà nghiên cứu vẫn đang tiếp tục tìm hiểu xem sự cải thiện này xảy ra như thế nào và làm sao để cải thiện thêm.
Thuốc hỗ trợ thở vẫn tiếp tục được nghiên cứu. Một ví dụ là Theophylline, loại thuốc được sử dụng trong các bệnh lý hô hấp như hen suyễn, cũng được sử dụng và nghiên cứu cho những người bị SCI. Ngoài ra, thuốc giãn cơ cho chứng co cứng đang được nghiên cứu để tìm ra sự cân bằng và cách dùng tốt nhất để giảm co cứng mà không làm giảm khả năng thở.
Dữ Kiện và Số Liệu về SCI Hô Hấp
80% những người bị chấn thương tủy sống do bệnh tật hoặc tổn thương sẽ phải chịu các biến chứng hô hấp. *
Các biến chứng hô hấp thường gặp nhất sau SCI là xẹp phổi (xẹp một phần hoặc toàn bộ phổi), viêm phổi (nhiễm vi khuẩn, vi rút hoặc nấm) và suy hô hấp (không có khả năng đưa ôxy vào cơ thể và/hoặc thải cacbon điôxít).* Một nghiên cứu cho thấy biến chứng hô hấp ở những người bị tổn thương đốt sống C1-C4 là 84%, C5-C8 là 60% và T1-T12 là 65%.**
Nguồn Lực Hỗ Trợ Người Tiêu Dùng
Nếu bạn đang tìm hiểu thêm thông tin về Kiểm Soát Hô Hấp sau SCI hoặc có câu hỏi cụ thể, xin liên hệ với các Chuyên Gia Thông Tin của chúng tôi, làm việc vào các ngày trong tuần, từ Thứ Hai đến hết Thứ Sáu, số điện thoại miễn phí 800-539-7309 từ 9:00 sáng đến 5:00 chiều giờ Miền Đông (ET).
Ngoài ra, Reeve Foundation cũng cung cấp các tờ thông tin với các nguồn lực bổ sung từ các nguồn đáng tin cậy của Reeve Foundation. Hãy kiểm tra kho dữ liệu của chúng tôi về hàng trăm chủ đề khác nhau, từ các nguồn lực tiểu bang đến các biến chứng thứ phát của chứng tê liệt. Chúng tôi khuyến khích bạn liên hệ với các nhóm và tổ chức hỗ trợ chấn thương tủy sống, bao gồm:
Hiệp Hội PVA về Hướng Dẫn Thực Hành Lâm Sàng Y Học Cột Sống. (2005). Kiểm Soát Hô Hấp sau Chấn Thương Tủy Sống: Hướng Dẫn Thực Hành Lâm Sàng Cho Các Chuyên Gia Chăm Sóc Sức Khỏe. Hội Các Cựu Chiến Binh Mỹ Bị Liệt. www.pva.org
Trang Hỗ Trợ Người Dùng Thiết Bị Trợ Thở
Các Nhóm Hỗ Trợ của Hiệp Hội Phổi Hoa Kỳ
ĐỌC THÊM
Tài Liệu Tham Khảo
Berlowitz DJ, Wadsworth B, Ross J. Respiratory problems and management in people with spinal cord injury. (Các vấn đề về hô hấp và cách xử trí ở những người bị chấn thương tủy sống). Breathe (Sheff). Tháng 12 năm 2016; 12(4): 328–340. doi: 10.1183/20734735.012616 PMCID: PMC5335574 PMID: 28270863
Brown R, DiMarco AF, Hoit JD, Garshick E. Respiratory Dysfunction and Management in Spinal Cord Injury (Rối Loạn Chức Năng Hô Hấp và Xử Trí trong Chấn Thương Tủy Sống). Respir Care. Tháng 8 năm 2006; 51(8): 853–870. PMCID: PMC2495152 NIHMSID: NIHMS43993 PMID: 16867197
Cardozo CP. Respiratory Complications of Spinal Cord Injury (Các Biến Chứng Hô Hấp Của Chấn Thương Tủy Sống). J Spinal Cord Med. 2007; 30(4): 307–308. doi: 10.1080/10790268.2007.11753945 PMCID: PMC2031931 PMID: 17853651
Goshgarian HG. The crossed phrenic phenomenon: a model for plasticity in the respiratory pathways following spinal cord injury (Hiện tượng cơ hoành chéo: mô hình về tính dẻo trong đường hô hấp sau chấn thương tủy sống) J Appl Physiol (1985). Tháng 2 năm 2003;94(2):795-810. doi: 0.1152/japplphysiol.00847.2002. PMID: 12531916 DOI: 10.1152/japplphysiol.00847.2002
Hristara-Papadopoulou A, Tsanakas J, Diomou G, Papadopoulou O. Current devices of respiratory physiotherapy (Các thiết bị vật lý trị liệu hô hấp hiện nay). Hippokratia. 2008;12(4):211-20. PMID: 19158964
**Jackson AB, Groomes TE. ©1994 by the American Congress of Rehabilitation Medicine and the American Academy of Physical Medicine and Rehabilitation. Incidence of Respiratory Complications Following Spinal Cord Injury (©Bản Quyền Năm 1994 bởi Hội Nghị Y Học Phục Hồi Chức Năng Hoa Kỳ và Học Viện Y Học Vật Lý và Phục Hồi Chức Năng Hoa Kỳ. Các Biến Chứng Hô Hấp Sau Chấn Thương Tủy Sống). Arch Phys Med Rehabil Phần 75, tháng 3 năm 1994. https://www.archives-pmr.org/article/0003-9993(94)90027-2/pdf
National Spinal Cord Injury Statistical Center. Spinal Cord Injury Facts and Figures at a Glance (Trung Tâm Thống Kê Chấn Thương Tủy Sống Quốc Gia. Sơ Lược về Sự Kiện và Con Số Chấn Thương Tủy Sống). 2019. https://www.christopherreeve.org/wp-content/uploads/2024/04/Facts20and20Figures20201920-20Final.pdf
Ozpinar A, Weiner GM, Ducruet AF. Epidemiology, clinical presentation, diagnostic evaluation, and prognosis of spinal arteriovenous malformations (Dịch tễ học, biểu hiện lâm sàng, đánh giá chẩn đoán và tiên lượng dị dạng động mạch cột sống). Handb Clin Neurol. 2017;143:145-152. doi: 10.1016/B978-0-444-63640-9.00014-X.PMID: 28552136 DOI: 10.1016/B978-0-444-63640-9.00014-X
Schilero GJ, Spungen AM, Bauman WA, Radulovic M, Lesser M. Pulmonary function and spinal cord injury (Chức năng phổi và tổn thương tủy sống). Respir Physiol Neurobiol. 15/5/2009;166(3):129-41. doi: 10.1016/j.resp.2009.04.002. Epub 9 tháng 4 năm 2009.
Slack RS, Shucart W. Respiratory dysfunction associated with traumatic injury to the central nervous system (Rối loạn chức năng hô hấp liên quan đến chấn thương hệ thần kinh trung ương). Clin Chest Med. Tháng 12 năm 1994;15(4):739-49.
*Tollefsen E, Fondenes, O. Respiratory complications associated with spinal cord injury (Biến chứng hô hấp liên quan đến chấn thương tủy sống). Tidsskr Nor Legeforen 2012, 132: 1111. doi: 10.4045/tidsskr.10.0922
Zimmer MB, Nantwi K, Goshgarian HG. Effect of Spinal Cord Injury on the Respiratory System: Basic Research and Current Clinical Treatment Options (Ảnh Hưởng của Chấn Thương Tủy Sống đối với Hệ Hô Hấp: Nghiên Cứu Cơ Bản và Các Lựa Chọn Điều Trị Lâm Sàng Hiện Tại). J Spinal Cord Med. 2007; 30(4): 319–330. doi: 10.1080/10790268.2007.11753947 PMCID: PMC2031930 PMID: 17853653

