Espina bífida
¿Qué es la espina bífida?
Poco después de la concepción, cuando las células apenas están comenzando a desarrollarse, se forman el cerebro y la médula espinal a partir de una estructura llamada tubo neural embrionario. Ese tubo neural se pliega y se cierra en la tercera y la cuarta semanas del embarazo. Rara vez, una parte del tubo neural no se pliega y cierra por completo, lo que se denomina defecto del tubo neural. Esto puede suceder en cualquier lugar de la zona de formación del cerebro y la médula. Cuando el tubo neural no se desarrolla por completo en el cerebro, se produce anencefalia (parte del cerebro y del cráneo no se ha formado) o encefalocele (evaginación en el cráneo). Se produce una abertura en la médula si la sección de la médula espinal del tubo neural no se pliega y cierra por completo. La columna vertebral no se forma en la zona. Esto se diagnostica como espina bífida.
La espina bífida típicamente se identifica en el nacimiento o antes. En algunos casos, el diagnóstico se hace en la adultez. Esto se da habitualmente en la espina bífida oculta, que no produce síntomas. Sin embargo, a medida que la persona envejece, el cuerpo podría no adaptarse como en la juventud y se presentan problemas en los que se suele descubrir y diagnosticar la espina bífida.
No se entiende bien por qué se produce la espina bífida. Hay evidencia de que se debe en parte a una falta de ácido fólico en la dieta de la madre. En el mes anterior a la concepción y en los tres primeros meses del embarazo, se debe tomar ácido fólico adicional para ayudar con el cierre del tubo neural. EL ácido fólico es un nutriente que se encuentra en los alimentos, pero una dieta habitual no contiene las cantidades necesarias, que son difíciles de alcanzar. Por lo tanto, los Centros para el Control y la Prevención de Enfermedades (CDC) recomiendan que las mujeres tomen 400 mcg de suplemento de ácido fólico al día y, si se está considerando la posibilidad de un embarazo, esta cantidad debe aumentarse a 4000 mcg.
Tomar vitaminas prenatales cuando se considera la posibilidad de un embarazo es importante ya que la deficiencia de otras vitaminas puede contribuir a la formación de la espina bífida. Otras prevenciones para comenzar antes y durante el embarazo incluyen una dieta equilibrada, el control de enfermedades como diabetes y obesidad, evitar el calor excesivo en el cuerpo evitando las tinas calientes y las saunas y controlar la fiebre. Estas son consideraciones generales. Todavía no se ha tomado nota de evidencia específica de que estas sean causas que den lugar a la espina bífida.
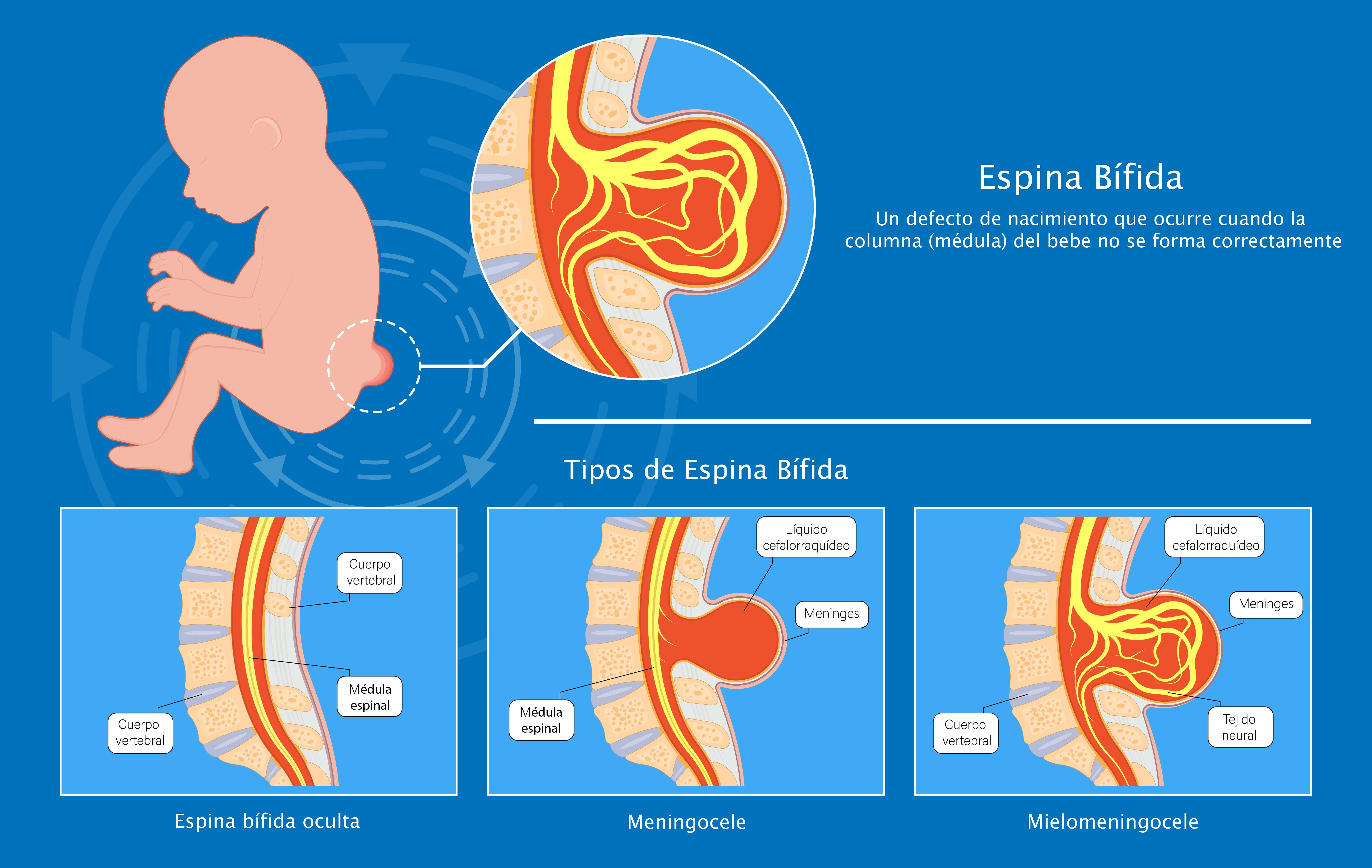
Hay tipos de espina bífida que se clasifican por las características específicas de la lesión.
La espina bífida oculta es una forma leve de espina bífida en la que la columna está abierta, pero la médula espinal no está fuera de la ubicación habitual. Generalmente no hay ningún saco en la espalda; se presentan cambios mínimos, si los hay, en las funciones y las sensaciones. Es posible que una persona incluso no se dé cuenta de que tiene este diagnóstico. La piel de la espalda puede no tener cambios, o un hoyuelo o un mechón de pelo sobre el área.
El meningocele se diagnostica cuando hay un saco de líquido cefalorraquídeo (el líquido que amortigua el cerebro y la médula) que sobresale en la espalda encima de la columna. Los nervios de la médula espinal no se extienden hacia el interior de ese saco. Puede haber algunos cambios de función leves.
El diagnóstico de mielomeningocele se realiza por un saco en la espalda que incluye líquido cefalorraquídeo y parte de la médula espinal y nervios. El individuo habitualmente tiene cambios en las capacidades funcionales como caminar, ir al baño y sensaciones. Hay diagnósticos asociados con el mielomeningocele que incluyen hidrocefalia (demasiado líquido cefalorraquídeo alrededor del cerebro), que puede dar como resultado discapacidades de aprendizaje, problemas de coordinación, problemas visuales y epilepsia.
Afecciones asociadas con la espina bífida
Se podrían presentar algunas afecciones de salud con mayor incidencia con distintos tipos de espina bífida. Estas preocupaciones pueden estar juntas con el problema del tubo neural por tracción, hinchazón, inflamación, anclaje medular u otras consecuencias que no se entienden por completo. No todas las personas con espina bífida tienen estas afecciones, pero suelen coincidir. La lista puede ser abrumadora, pero la mayoría de las personas con espina bífida no tiene todas estas afecciones posibles.
Dificultades de atención y de aprendizaje. Los niños, especialmente los que tienen hidrocefalia, pueden presentar dificultades de aprendizaje. Pueden estar en la comprensión, la conceptualización, la planificación motora u otras cuestiones. Una evaluación hecha por un neuropsicólogo usando pruebas adecuadas al desarrollo puede ayudar a precisar necesidades específicas para que se puedan implementar técnicas y adaptaciones de la enseñanza. El personal escolar creará un plan de educación individual (IEP, por sus siglas en inglés) con aportes de proveedores de cuidados de la salud y padres o tutores. Después, este plan se sigue para establecer un ambiente de aprendizaje propicio. Como padre/madre o tutor, va a revisar atentamente el documento antes de aprobarlo para garantizar que se satisfagan las necesidades de su hijo de la manera más efectiva.
Función de la vejiga. Como resultado de la espina bífida, la función de la vejiga puede ser neurogénica (problemas con el control nervioso), con retención de orina, vaciado incompleto o una combinación de ambos problemas. El individuo podría orinar de manera espontánea pero no vaciar totalmente la vejiga, lo que daría lugar a infecciones reiteradas e insuficiencia renal. Como los bebés usan pañales, la función de la vejiga puede interpretarse de forma errónea. Se realizará una evaluación de cómo funciona la vejiga con una radiografía, ecografía, tomografía computarizada o resonancia magnética con contraste para visualizar el funcionamiento de la vejiga y los riñones, con una cateterización para verificar la cantidad de orina que queda en la vejiga después del vaciado (esto se denomina orina residual posterior a la micción), una exploración o una ecografía de la vejiga a pie de cama o un estudio de urodinámica (una prueba que evalúa el sistema urinario completo). Un programa de cateterización intermitente puede controlar el vaciado efectivo de la vejiga.
Es sumamente importante proteger la función de los riñones para mantener al niño sano en el futuro. La orina que retrocede de la vejiga (un órgano de almacenamiento de orina) a los riñones (un órgano que no es de almacenamiento) puede dañar el delicado tejido renal y causar insuficiencia renal. El daño renal es más frecuente en las personas con espina bífida. Se puede obtener más información sobre la función de la vejiga y el tratamiento en nuestro folleto sobre el Control de la vejiga.
Función de los intestinos. Se evaluarán la función del intestino neurogénico, la incontinencia o el vaciado incompleto. Como los bebés usan pañales, los intestinos neurogénicos pueden pasarse por algo y dar lugar a problemas intestinales en años posteriores. Se puede lograr una eliminación satisfactoria con la implementación de un programa para los intestinos. Los bebés suelen comenzar con un supositorio de glicerina cortado en cuartos a lo largo para estimular un movimiento intestinal completo y se avanza a medida que crecen. La inclusión de fibra en la dieta, que le agrega volumen a las heces, y el líquido pueden ayudar con el vaciado de los intestinos. Hay medicamentos como los ablandadores de heces líquidos que también ayudan con el programa de los intestinos.
Depresión. En las personas con espina bífida, al igual que con todas las personas con preocupaciones de cuidados de la salud crónicas, la depresión se presenta en incidencias más altas. El trabajo con un psicólogo o un orientador puede ayudar a identificar problemas y proveerle estrategias al individuo y a la familia.
Epilepsia y convulsiones. Algunas personas tienen convulsiones o epilepsia, mayormente debido a los efectos de la espina bífida, la hidrocefalia y el traumatismo o la lesión cerebral. El anclaje de la médula espinal puede generar tensión del cerebro antes de la liberación, pero con el efecto de que se produzcan convulsiones. Hay diversos motivos por los que se pueden desarrollar epilepsia o convulsiones en las personas con espina bífida. Se usan medicamentos para controlar las convulsiones.
Desplazamiento de cadera. Durante la primera infancia, se deberán evaluar las caderas para determinar si la colocación y el movimiento son correctos. Debido a la debilidad muscular, las caderas son susceptibles de desplazarse tanto en el parto como durante el desarrollo futuro. Se proporcionarán ejercicios para el fortalecimiento, intervención terapéutica y equipos adaptados. Se requerirá terapia adicional a medida que el niño crezca y se haga más independiente.
Hidrocefalia. Esta afección es una acumulación de un exceso de líquido cefalorraquídeo adentro y alrededor del cerebro que es mayor que lo habitual. Puede estar presente antes del nacimiento o desarrollarse después. Cuando hay líquido adicional en el cerebro, que es cerrado y rígido, aumenta la presión y el delicado tejido nervioso puede dañarse. Esto se corrige colocando una derivación (un tubo) que vacía el líquido adicional en el estómago o el abdomen para que sea eliminado por el cuerpo. La derivación tendrá un serpentín en el abdomen de modo que pueda estirarse a medida que el niño crezca. En ocasiones, la derivación puede requerir corrección o reemplazo.
Alergia al látex. Esta es una alergia sumamente peligrosa a las sustancias que contienen látex. Es frecuente en las personas con espina bífida y es el resultado de la exposición reiterada al látex, en particular en la exposición a las membranas mucosas. Algunas personas presentarán una erupción cuando el látex les toque el cuerpo, pero muchas pueden tener problemas respiratorios severos por inhalar el polvo y el olor del látex. Es necesario evitar los productos con látex para reducir la exposición. Eso incluye numerosos suministros y equipos médicos (la mayoría está etiquetado como carente de látex debido a esta alergia severa de muchas personas), suministros para bebés como biberones, mamilas y chupones, juguetes, globos de látex y alimentos como aguacates, bananas, nueces, kiwis y frutas de la pasión. Debido a la peligrosidad de la alergia al látex, los padres y los hospitales pediátricos solo permiten globos de mylar.
Linfedema. La función lenta del sistema linfático puede causar hinchazón en brazos y piernas. Esto se puede presentar especialmente en las extremidades inferiores con la espina bífida. Puede aparecer en la infancia, pero es más típico en adultos con espina bífida. Se usan dispositivos para ayudar al cuerpo a mejorar el flujo linfático.
Obesidad. Las personas con afecciones crónicas, en especial las afecciones que afectan la movilidad, pueden tener sobrepeso. Quienes tienen espina bífida que afecta la movilidad o la cognición pueden comer en exceso. La consulta periódica con un dietista puede ayudar a evaluar la necesidad calórica de una persona y a establecer una dieta equilibrada sana para contribuir a regular el peso.
Lesiones por presión. Se debe monitorear el cuidado de la piel en las personas con espina bífida y disminución de la sensibilidad. Para evitar las lesiones por presión, se deben usar liberaciones de la presión para permitir el flujo sanguíneo, equipos de dispersión de la presión para sentarse y en la cama. Los niños pequeños y los bebés son inquietos por naturaleza; es posible que los que tienen espina bífida no lo sean tanto. Se los debe girar, posicionar y se deben usar equipos para dispersar la presión del nacimiento en adelante, incluso en la adultez.
La disminución de la sensibilidad puede dar lugar a lesiones en la piel. Las lesiones por presión pueden ser causadas por fricción que separa la capa superior de la piel de la que está debajo y por cizallamiento, que es una combinación de presión y fricción sobre zonas óseas puntiagudas. El primer signo de una lesión por presión es un cambio de color en la piel. El tratamiento primario es tomar medidas para mantenerse sin hacer presión sobre la zona hasta que el cambio de color se resuelva. Se necesitan medidas de prevención como el uso de alivios de la presión y equipos para dispersar la presión.
Relación con otras personas. La interacción satisfactoria con otros niños y adultos es una tarea del desarrollo para todos los individuos. Todas las personas tienen distintas personalidades; las hay amistosas, tímidas o con otros atributos. Con los problemas crónicos, los niños pueden volverse temerosos de los adultos por pensar que se les está por suministrar un tratamiento o excesivamente amistosos hacia los adultos porque están habituados al mundo adulto de los cuidados de la salud. Algunas personas con espina bífida tienen problemas para encontrar el equilibrio correcto en las relaciones con otros niños o adultos. Puede ser necesario establecer oportunidades y límites para una integración satisfactoria de usted o su hijo.
Escoliosis. A medida que los niños crecen, los músculos de la espalda pueden desarrollarse a velocidades diferentes. Algunos grupos musculares pueden ser más fuertes que otros y eso hará que las vértebras (huesos de la espalda o columna) tiren hacia un costado o se curven hacia adentro o hacia afuera. Los ejercicios para fortalecer los músculos más débiles de la espalda pueden corregir problemas de escoliosis más leves. También se practica la reparación quirúrgica para fortalecer la columna en casos avanzados.
Apnea del sueño. Algunas personas tienen patrones de respiración que se hacen más lentos o incluso se detienen durante períodos breves, en especial durante el sueño. Con la espina bífida, esto puede suceder en la infancia o podría no desarrollarse hasta la adultez. Un estudio del sueño puede identificar el tipo de apnea del sueño. Un tratamiento con dispositivos de respiración mecánicos no invasivos puede mejorar la apnea del sueño. Hay diversos accesorios faciales distintos adecuados para niños y para adultos.
Función sexual e infertilidad. En los adultos con espina bífida, la función sexual, que es inervada por los últimos segmentos de la médula espinal, puede estar afectada. Se dispone de tratamientos para mejorarla. En el caso de las mujeres, el uso de tratamientos para la fertilidad generalmente induce el embarazo. Las mujeres con espina bífida pueden llevar un embarazo a término; pueden tener un parto vaginal o por cesárea, aunque si la sensibilidad está disminuida o ausente, el parto debe incluir todos los tratamientos recibidos por una mujer sin espina bífida ya que el cuerpo igualmente reaccionará. En el caso de los hombres, existen diversos tratamientos mecánicos y farmacológicos para lograr la erección. Los hombres y las mujeres con espina bífida deben usar métodos anticonceptivos para prevenir el embarazo.
Médula espinal anclada. Habitualmente, el extremo de la médula espinal flota libremente dentro del canal espinal. Con la espina bífida, la médula puede estar adherida al canal espinal, que la tracciona o estira y afecta la función. El anclaje de la médula espinal es liberado quirúrgicamente por un neurocirujano.
Visión. Algunos niños desarrollan estrabismo u ojos desviados debido a un desequilibrio de los músculos que mueven los ojos. Esto es más común en niños con espina bífida, especialmente con hidrocefalia. Al mirar, los ojos se alinean para generar una sola imagen en el cerebro. En el estrabismo, los ojos no se alinean y se produce una visión doble. Finalmente, el ojo más débil dejará de enviar mensajes visuales. En algunos casos, se usará un parche sobre el ojo más fuerte para permitir que el más débil se fortalezca. Los ejercicios oculares también pueden ser de ayuda para fortalecer la alineación. En casos avanzados, se realiza una corrección quirúrgica de los músculos de los ojos. En los niños pequeños hasta el año, los ojos pueden parecer desalineados como resultado de la estructura facial en desarrollo; esto se denomina pseudoestrabismo y la visión es normal. El oftalmólogo puede asistir con la diferenciación entre estrabismo y pseudoestrabismo.
Debilidad o parálisis. En el meningocele y el mielomeningocele, puede haber debilidad o parálisis en la parte inferior del cuerpo, disminución de la sensibilidad, efectos sobre la función de los intestinos y la vejiga (intestinos neurogénicos, vejiga neurogénica) y disfunción sexual. En el mielomeningocele, se ha producido un traumatismo en la médula espinal porque la médula espinal está afuera del canal espinal. La función dependerá del nivel y la severidad de la lesión y de la ubicación de la lesión del tubo neural. La movilidad se adaptará a las necesidades del niño.
Cómo diagnosticar la espina bífida
Durante el embarazo
La alfafetoproteína (AFP) es un análisis de sangre de rutina de la madre que se estudia a las 15 semanas del embarazo. Los resultados altos pueden indicar problemas con el tubo neural. Los resultados del análisis de AFP guiarán al profesional de cuidados de la salud para investigar mejor con el fin de determinar si hay espina bífida.
La ecografía es una prueba en la que se proyectan ondas sonoras dentro del útero y se genera una imagen del feto. Es posible ver meningocele o mielomeningocele.
Amniocentesis es un análisis del líquido amniótico (el líquido donde flota el feto). Se inserta una aguja en el abdomen de la madre para extraer una pequeña cantidad de líquido amniótico. Una cantidad alta de AFP indica espina bífida.
En el nacimiento o después
Cuando el bebé nace y se le hace el primer examen físico, un hoyuelo encima de la columna o un mechón de pelo pueden ser el único signo de espina bífida oculta. En algunos casos de meningocele o mielomeningocele que no se diagnosticó antes del nacimiento, se verá el saco encima de la columna.
Se hace una exploración con ecografía, resonancia magnética o tomografía computada en la zona del hoyuelo, el mechón de pelo o el saco para evaluar el tipo de espina bífida. A veces hay casos que no se diagnostican antes del parto si la zona de la columna no se veía con claridad en la ecografía antes del parto.
En la adultez
Debido a que los efectos de la espina bífida podrían no notarse hasta la adultez, el diagnóstico puede hacerse en años posteriores de la vida. Los síntomas podrían incluir debilidad, en especial en las extremidades inferiores, problemas urinarios o intestinales o disfunción sexual. El diagnóstico habitualmente se hace con una exploración con resonancia magnética o tomografía computarizada. Aunque la ecografía es la herramienta de diagnóstico típica, es posible que no se la use porque la espina bífida puede detectarse en los adultos cuando se buscan otros diagnósticos neurológicos.
Tratamiento de la espina bífida
Cirugía intrauterina: a veces se la practica en casos de meningocele y mielomeningocele. Se anestesia a la madre, se abre el útero y se cierra la abertura de la médula espinal del feto. El feto no se desconecta de la madre sino que sigue recibiendo oxígeno, nutrición y anestesia a través del cordón umbilical. El bebé se devuelve al útero, que se vuelve a cerrar hasta el parto. Es posible que el bebé pueda nacer por vía vaginal, pero es más probable que lo haga por cesárea, según el caso. Puede ser necesario viajar hasta un centro especializado para que un especialista practique este tipo de cirugía único.
Si la espina bífida no se descubre hasta después del nacimiento del bebé, se hará una exploración con ecografía, resonancia magnética o tomografía computarizada para determinar el tipo de espina bífida. En el caso de un meningocele, se hará una cirugía para cerrar la abertura de la columna vertebral y para extraer el saco. Si hay un mielomeningocele, se hará una cirugía para volver la médula espinal al canal espinal, se cerrará la columna vertebral y se extraerá el saco.
Pruebas urodinámicas: es posible que se indique una evaluación de la vejiga para determinar cómo funciona el sistema urinario. En una prueba urodinámica, se inserta un catéter temporal con sensores en la vejiga mientras fluye líquido a través de una vía intravenosa. Se usa un fluoroscopio (rayos X) para visualizar el flujo de orina de los riñones a través de los uréteres, hacia la vejiga y fuera del cuerpo mientras los sensores del catéter miden presiones en la vejiga y el abdomen. Este procedimiento se hará como punto de referencia de la función, habitualmente con estudios anuales de seguimiento para monitorear y corregir cambios.
Se proveen tratamientos terapéuticos para tener éxito en las actividades de la vida diaria que ayudarán al niño a alcanzar hitos del desarrollo y a prepararse para la vida. Según cuál sea el tipo de espina bífida y el nivel de la lesión, pueden estar afectados la movilidad, la sensación y la función de la vejiga y los intestinos. Si el niño tiene diagnósticos adicionales, debe proporcionarse terapia cognitiva.
Cuidado durante las transiciones
La mayoría de los casos de espina bífida se descubren durante el desarrollo fetal, unos pocos en el nacimiento y un número todavía menor en la adultez. Gracias al diagnóstico temprano, los niños crecen en un mundo rodeado de profesionales de cuidados de la salud. A usted y a otras personas puede que les resulte más fácil asistir a su hijo que lo si se tratara de un niño sin espina bífida.
Los cuidados para las personas con espina bífida son permanentes porque los niños tienen necesidades cambiantes a medida que se desarrollan. La transición de la atención pediátrica al cuidado para adultos, en el que se espera mayor responsabilidad de las personas, puede resultar difícil. Para ayudar en la transición, es importante que el niño tenga conocimiento desde un principio sobre sus necesidades de cuidados. Use descripciones adecuadas para la edad. La información sobre hitos puede ayudarle a hacer la transición a través del desarrollo, transfiriendo el cuidado y la responsabilidad al niño. Su hijo no concordará con todos los hitos, pero la actividad de los hitos puede adaptarse a sus capacidades. Cuanto antes el niño se involucre en sus cuidados, más responsable de sí mismo puede volverse, en especial a medida que transita hacia la adultez.
Algunas personas con espina bífida desconocen que tienen esa afección. En años posteriores de la vida, pueden observar algunos cambios en sus funciones debido a que al envejecer la espina bífida oculta se hace evidente. Los adultos que requieren cirugía en años posteriores de la vida podrían tener que acudir al neurocirujano pediátrico, que está familiarizado con las cirugías para hacer el cierre necesario, ya que son adultos que tienen un problema pediátrico.
Rehabilitación
Los profesionales que participan en el cuidado de su hijo incluyen:
Pediatra: un profesional médico que se ocupa de la salud y el bienestar general del niño. Este podría ser el profesional de cuidados de la salud que coordine los cuidados de su hijo.
Fisiatra pediátrico: un doctor que se especializa en medicina física y de rehabilitación con énfasis en la pediatría. Esta persona coordinará los aspectos específicos de las necesidades de mejorar las actividades de la vida diaria, de terapia y de continencia.
Coordinador de cuidados para la espina bífida: si se reciben cuidados en un centro para espina bífida, habrá una persona con quien se puede contactar por problemas a través de este servicio pediátrico. Si no es en un centro para espina bífida, puede haber otro coordinador de cuidados asignado o usted trabajará a través de su pediatra. El coordinador de cuidados para espina bífida asiste con la organización de servicios, tratamientos y terapias desde el nacimiento hasta los 21 años de edad. Asistirá con cuestiones de hospitalización, escolaridad y del hogar para obtener los mejores resultados con su hijo.
Neurocirujano: un especialista en cirugía del sistema nervioso central. Típicamente, para las personas con espina bífida, esta persona se especializa en edades pediátricas. El cierre de la lesión debe estar a cargo del neurocirujano, al igual que la colocación de una derivación o la liberación de una médula espinal anclada.
Urólogo: especialista médico que se concentra en la función de las vías urinarias. Ese especialista hará el seguimiento de su hijo a lo largo del crecimiento y el desarrollo para garantizar una función renal saludable y un vaciado efectivo de la vejiga.
Ortopedista: un doctor que trabaja con problemas del esqueleto o los huesos. Esta persona indicará las terapias o hará las cirugías para contracturas (acortamiento de músculos, tendones o tejido cicatricial), escoliosis u otros problemas relacionados con los huesos.
Fisioterapeuta: la persona que asistirá con los movimientos de la motricidad gruesa. Este profesional proveerá terapia para la movilidad, ya sea con la silla de ruedas, con la marcha con aparatos de asistencia o con el desplazamiento. También se ocupa del fortalecimiento, las transferencias y ejercicios para mejorar la salud y las funciones.
Terapeuta ocupacional: especialista en movimientos de motricidad fina y en actividades de la vida diaria. Enfatiza una amplia gama de terapias, desde el fortalecimiento y las transferencias hasta la alimentación, el vestirse y el comer.
Especialista en vida infantil: se encuentra típicamente en consultorios pediátricos y en hospitales pediátricos. Tiene formación en las etapas del desarrollo de los niños y creará un ambiente para obtener los mejores resultados y causar el menor trauma a su hijo con necesidades de cuidados de la salud.
Enfermero registrado: provee los cuidados de enfermería para apoyar y obtener resultados óptimos de cuidados de la salud. Es un buen recurso para la educación y para el suministro de cuidados directos.
Dietista: las personas con necesidades de cuidados de la salud crónicas suelen requerir indicaciones para hacer una dieta nutritiva. La ingesta de calorías puede transformarse en un problema cuando hay problemas de movilidad. Una evaluación de la edad y el tamaño indicará la ingesta calórica equilibrada por el gasto energético.
Neuropsicólogo: un psicólogo con formación especializada que usa técnicas de evaluación para precisar áreas de preocupación en la cognición, el pensamiento y las capacidades de aprendizaje. Una vez que la evaluación está completa, es un profesional esencial para proveer estrategias que generen situaciones para un aprendizaje y resultados óptimos.
Psicólogo/orientador: las personas con afecciones de salud crónica y sus familias pueden buscar indicaciones para la dinámica personal o familiar. El psicólogo o el orientador pueden ayudar a crear estrategias que sean efectivas para cada individuo o familia.
Maestro: todo el personal escolar involucrado con su hijo debe ser consciente de las necesidades físicas y de aprendizaje exclusivas de su hijo, así como de estrategias para generar un ambiente de aprendizaje óptimo.
Pautas clínicas
Asociación de Espina Bífida. Pautas para el cuidado de personas con espina bífida. 2018. https://www.spinabifidaassociation.org/guidelines/ (en inglés). Estas pautas son para personas de todas las edades.
La Asociación de Espina Bífida estableció un registro en el Centro Nacional de Defectos Congénitos y Discapacidades del Desarrollo de los Centros para el Control y la Prevención de Enfermedades https://www.cdc.gov/ncbddd/spanish/spinabifida/nsbprregistry.html.
Beneficio para miembros de las fuerzas militares
Las personas nacidas con espina bífida, solo con deficiencias neurológicas, cuyos progenitores prestaron servicios en las fuerzas militares activas de EE. UU. durante tiempos de guerra en Corea o Vietnam son elegibles para recibir beneficios. Se piensa que la espina bífida podría estar conectada con el Agente Naranja. Los beneficios incluyen cuidados de la salud, productos farmacéuticos, una asignación mensual, capacitación vocacional y servicios de rehabilitación durante toda la vida. Se puede buscar más información en el sitio web de la Administración de Veteranos: https://www.va.gov/COMMUNITYCARE/programs/dependents/spinabifida/index.asp (en inglés con recursos en español).
Investigaciones
Hay diversas investigaciones con respecto a la espina bífida. La Asociación de Espina Bífida estableció un registro en el Centro Nacional de Defectos Congénitos y Discapacidades del Desarrollo de los Centros para el Control y la Prevención de Enfermedades (CDC). Este registro intenta crear una agenda de investigación para generar y coordinar investigaciones sobre la espina bífida de manera organizada y coordinada.
Se siguen haciendo investigaciones para estudiar la detección temprana, la prevención y la cirugía intrauterina. El diagnóstico, el tratamiento con vitaminas antes y durante el embarazo y la cirugía para cerrar la abertura espinal antes del nacimiento se han desarrollado gracias a las investigaciones extensivas. Se ha determinado que la cirugía intrauterina entre la semana 19 y la semana 25 del embarazo reduce en gran medida las lesiones adicionales como hidrocefalia y hernia cerebral y aumenta la capacidad para caminar. Se está investigando un vínculo genético, aunque no parece haber un patrón familiar. Estas áreas se siguen perfeccionando con investigaciones adicionales.
Muchos de los diagnósticos asociados se están estudiando en diversas disciplinas. Hay amplias investigaciones sobre nutrición, capacidades de aprendizaje, visión y lesión de la médula espinal, junto con las complicaciones secundarias de la lesión de la médula espinal. Las disciplinas trabajan juntas para fusionar información de los distintos grupos de diagnóstico para ampliar las investigaciones.
Hechos y cifras
Se estima que anualmente nacen 1427 bebés con espina bífida. Los índices por origen étnico incluyen:
- Origen hispánico: 3.80 cada 10,000 nacidos vivos
- Origen caucásico: 3.09 cada 10,000 nacidos vivos
- Origen afroamericano: 2.73 cada 10,000 nacidos vivos
El costo estimado de los cuidados para una persona con espina bífida, con los costos de cuidadores, se calcula en $791,900.
En el primer año de vida, los costos hospitalarios oscilan entre $21,900 y $1,350,700.
Aproximadamente el 18 % de los bebés con espina bífida tienen más de tres hospitalizaciones durante el primer año de vida.
Si una madre da a luz un niño con espina bífida, el riesgo de que tenga otro hijo con el mismo problema aumenta un 3 %. Si más de un hijo tiene espina bífida, el riesgo de que otros hijos tengan el mismo problema es incluso mayor. Esto sugiere la posibilidad de que pueda haber un vínculo familiar o un problema genético que no se ha descubierto.
Fuente: Centros para el Control y la Prevención de Enfermedades
Recursos para el consumidor
Si necesita más información sobre la mielitis transversa o tiene una pregunta específica, nuestros especialistas en información están disponibles de lunes a viernes de 7am a 12am ET, 800-539-7309 (línea gratuita dentro de los EE. UU.) o 973467-8270 (internacional).
Adicionalmente, la Fundación Reeve mantiene una hoja informativa sobre la vida con la mielitis transversa y recursos adicionales de fuentes confiables. Chequee nuestro repositorio de hojas de información sobre cientos de temas como los recursos disponibles su estado/ país o enfermedades secundarias de la parálisis. Le recomendamos que se contacte con grupos de apoyo y organizaciones, incluyendo:
- Asociación Espina Bífida de Nuevo Leon, brinda servicios de asistencia a personas con espina bífida en México.
- Asociación para Espina Bífida e Hidrocefalia, se dedica al desarrollo de programas preventivos, asistenciales, recreativos, deportivos y de rehabilitación, para personas con espina bífida e hidrocefalia y otras patologías neurológicas en Argentina.
- Federación Española de Asociaciones Espina Bífida e Hidrocefalia, es la entidad española que promueve la accesibilidad universal en productos, serviciosy entornos para las personas con espina bífida.
- Nacer Sano, parte de la Fundación March of Dimes, ofrece información sobre los problemas que amenazan la salud de los bebes: defectos congénitos, mortalidad infantil, peso bajo al nacer y falta de cuidado prenatal. Línea gratuita dentro de EE. UU. 1-888-MODIMES (663-4637).
Bibliografía adicional
Referencias
Bowman RM, McLone DG. Neurosurgical management of spina bifida: Research issues. Special Issue: Spina Bifida – A Multidisciplinary Perspective. 2010, Volume16, Issue1, 82-87. https://doi.org/10.1002/ddrr.100
Brei T, Houtrow A. Spina Bifida. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):165-166. doi: 10.3233/PRM-170469. PMID: 29154296.
Bruner JP, Tulipan N. Tell the truth about spina bifida. Ultrasound Obstet Gynecol. 2004 Nov;24(6):595-6. doi: 10.1002/uog.1742. PMID: 15517534.
Choi EK, Kim SW, Ji Y, Lim SW, Han SW. Sexual function and qualify of life in women with spina bifida: Are the women with spina bifida satisfied with their sexual activity? Neurourol Urodyn. 2018 Jun;37(5):1785-1793. doi: 10.1002/nau.23525. Epub 2018 Mar 9. PMID: 29521435.
Donnan J, Walsh S, Sikora L, Morrissey A, Collins K, MacDonald D. A systematic review of the risks factors associated with the onset and natural progression of spina bifida. Neurotoxicology. 2017 Jul;61:20-31. doi: 10.1016/j.neuro.2016.03.008. Epub 2016 Mar 19. PMID: 27000518.
Fletcher JM, Brei TJ. Introduction: Spina bifida–a multidisciplinary perspective. Dev Disabil Res Rev. 2010;16(1):1-5. doi:10.1002/ddrr.101
Garg A, Revankar AV. Spina bifida and dental care: key clinical issues. J Calif Dent Assoc. 2012 Nov;40(11):861-5, 868-9. PMID: 23270130.
Holmbeck GN, Devine KA. Psychosocial and family functioning in spina bifida. 2010. Special Issue: Spina Bifida-A Multidisciplinary Perspective, Vol. 16, número 1, pp. 40-46. https://onlinelibrary.wiley.com/doi/epdf/10.1002/ddrr.90
Houtrow AJ, Thom EA, Fletcher JM, Burrows PK, Adzick NS, Thomas NH, Brock JW, Cooper T, Lee H, Bilaniuk L, Glenn OA, Pruthi S, MacPherson C, Farmer DL, Johnson MP, Howell LJ, Gupta N, Walker WO. Prenatal repair of myelomeningocele and school-age functional outcomes. Pediatrics. February 2020, 145 (2) e20191544; DOI: https://doi.org/10.1542/peds.2019-1544
Kancherla V, Walani SR, Weakland AP, Bauwens L, Oakley GP Jr, Warf BC. Scorecard for spina bifida research, prevention, and policy – A development process. Prev Med. 2017 Jun;99:13-20. doi: 10.1016/j.ypmed.2017.01.022. Epub 2017 Feb 9. PMID: 28189808.
Liptak GS, Garver K, Dosa NP. Spina bifida grown up. J Dev Behav Pediatr. 2013 Apr;34(3):206-15. doi: 10.1097/DBP.0b013e31828c5f88. PMID: 23572172.
McClugage SG, Watanabe K, Shoja MM, Loukas M, Tubbs RS, Oakes WJ. The history of the surgical repair of spina bifida. Childs Nerv Syst. 2012 Oct;28(10):1693-700. doi: 10.1007/s00381-012-1829-2. Epub 2012 Jun 6. PMID: 22669521.
Meneses V, Cruz N. A trauma-informed approach supports health and development in children and youth with spina bifida. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):195-199. doi: 10.3233/PRM-170457. PMID: 29125518.
Sawin KH, Bellin MH. Quality of life in individuals with spina bifida: A research update. 2010. Developmental Disabilities Research Reviews, 16:47-59.
Snow-Lisy DC, Yerkes EB, Cheng EY. Update on urological management of spina bifida from prenatal diagnosis to adulthood. J Urol. 2015 Aug;194(2):288-96. doi: 10.1016/j.juro.2015.03.107. Epub 2015 Apr 1. PMID: 25839383.
Thibadeau J. The National Spina Bifida Patient Registry: Past, present, and future. J Pediatr Rehabil Med. 2017 Dec 11;10(3-4):205-210. doi: 10.3233/PRM-170463. PMID: 29125523; PMCID: PMC6013029.

