Malformaciones arteriovenosas
¿Qué son las MAV?
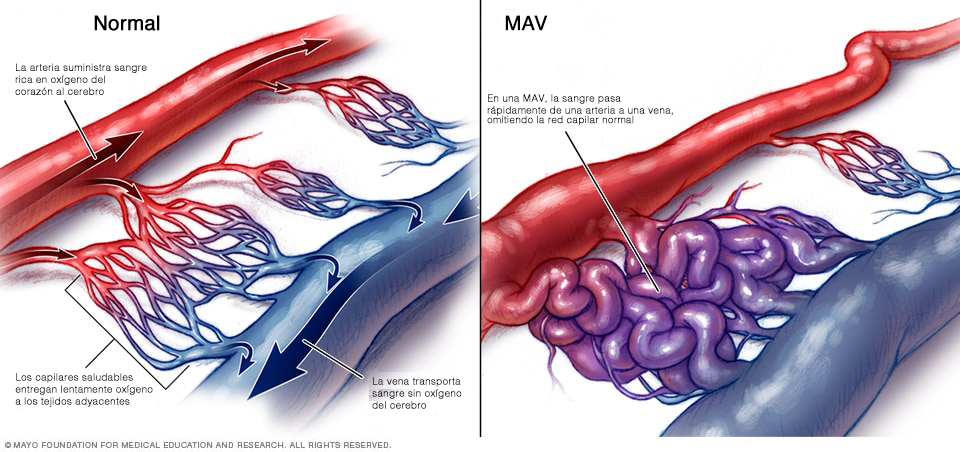
En la circulación del cuerpo, las células suministran sangre a las arterias. Las células del cuerpo obtienen sangre enriquecida a través de los capilares. Las venas transportan la sangre y los productos de desecho fuera de las células. Muy rara vez, es posible que una arteria se conecte directamente a una vena evitando los capilares que faltan. Este paso faltante da como resultado a una malformación arteriovenosa (de una arteria a una vena) (MAV). Una MAV se suele describir como una “red enmarañada” de vasos en la ubicación del flujo sanguíneo que se comunica incorrectamente.
La zona de la conexión incorrecta hace que el vaso sanguíneo se dilate debido al rápido flujo de sangre a través de la arteria sin la reducción de la velocidad que producen los capilares. Con el paso del tiempo, las paredes de los vasos sanguíneos se vuelven delgadas y se debilitan, dando lugar a una posible ruptura. El resultado de una MAV es el sangrado dentro de los tejidos del cuerpo.
Las MAV pueden presentarse en cualquier parte del cuerpo. En muchos casos, podrían estar presentes sin romperse nunca. Las personas ignoran que está allí. En algunos casos, se rompen en partes del cuerpo que pueden adaptarse a algo de líquido adicional en los tejidos hasta que se absorba.
Una MAV en el sistema nervioso central (SNC) es una afección seria. Si una MAV en la médula espinal o en el cerebro se rompe, no hay espacio ni siquiera para una pequeña cantidad de sangre adicional, ya que la médula espinal está rodeada de vértebras óseas que no se expanden. El cerebro está rodeado por el cráneo, que tampoco permite la expansión. La sangre adicional en el SNC presionará sobre tejido nervioso sano y privará a la médula espinal o al cerebro del flujo de sangre oxigenada. Debido a la presión que hace la sangre adicional sobre el tejido neurológico blando, un cambio en la presión sanguínea en el lugar y el sangrado hacia el tejido neurológico circundante dan como resultado un daño en la médula o en el cerebro.
Una MAV en la médula espinal se denomina MAV espinal. En inglés se abrevia sAVM. Como la MAV espinal o la MAV cerebral es una hemorragia (sangrado) dentro de los tejidos, se la considera un tipo de accidente cerebrovascular hemorrágico. Los accidentes cerebrovasculares pueden presentarse en el sistema nervioso central, que incluye tanto a la médula espinal como al cerebro.
El daño en el tejido nervioso genera deficiencias funcionales. El modo en que el cuerpo se vea afectado dependerá de la ubicación del sangrado y de la magnitud del sangrado que se produzca. Por ejemplo, puede haber sangrado de una MAV espinal en la médula en un lugar donde se afecte un nervio importante, o puede haber un sangrado de gran magnitud que afecte numerosos nervios de la médula y se extienda hacia el cerebro.
Algunas MAV espinales vuelven a sangrar. Los riesgos de que se produzca una segunda ruptura de una MAV incluyen los casos en que la MAV se presenta con hemorragia, cuando hay drenaje venoso profundo, cuando está asociada con un aneurisma o cuando se encuentra en una ubicación profunda.
Se desconoce la causa de cualquiera de las MAV. En un momento se pensó que eran una anomalía congénita, es decir, que se producían durante el desarrollo del feto. Esta teoría está siendo cuestionada. Las teorías actuales sobre la formación de las MAV enuncian que son genéticas o que existe una tendencia familiar. Igualmente, hay quienes piensan que es posible que se deban a algún evento neurológico, como un pequeño accidente cerebrovascular no detectado.
Las MAV espinales son más raras en la población pediátrica que entre los adultos. Esto podría deberse a la elasticidad de los vasos sanguíneos de los niños. La corrección quirúrgica de una MAV espinal pediátrica tiene menores consecuencias que en los adultos.
Usado con permiso de la Fundación Mayo para Educación e Investigación Médica. Todos los derechos reservados.
Tipos de MAV
Las MAV pueden presentarse en cualquier parte del cuerpo. Cuando se presentan en la médula espinal o en el cerebro, las consecuencias pueden ser significativas.
En la médula
Las MAV espinales fueron clasificadas en cuatro grupos por Anson y Spetzler en 1992.
El tipo 1 es una MAV espinal de la dura (el revestimiento de la médula espinal) en la vaina de la raíz nerviosa. Da como resultado el flujo sanguíneo deficiente hacia la médula espinal. Es la MAV más común y aparece habitualmente en personas mayores de 40 años de edad, con más frecuencia en hombres.
El tipo 2 es intradural (adentro del revestimiento de la médula espinal), dentro de un segmento corto de la médula. Se presenta con mayor frecuencia en personas de menos de 30 años de edad.
El tipo 3 es una MAV espinal en el tejido de la médula alimentado por múltiples vasos sanguíneos. Se presenta típicamente en personas de menos de 30 años de edad.
El tipo 4 es una MAV en la superficie de la médula espinal.
Las edades que se indican son aproximadas; una persona podría tener una MAV espinal y estar fuera del rango de edad típico para ese tipo.
En el cerebro
Malformación arteriovenosa verdadera (MAV): es la malformación vascular cerebral más frecuente. Los vasos sanguíneos se conectan sin tejido cerebral entre la arteria y la vena. Tiene la apariencia de una red de vasos sanguíneos.
MAV oculta o críptica o malformaciones cavernosas: una MAV pequeña que tiene un sangrado de poca magnitud. Puede producir convulsiones.
Malformación venosa: una malformación únicamente de las venas.
Hemangioma: vasos sanguíneos malformados que se encuentran en la superficie del cerebro y en la piel o el rostro.
Fístula dural: se presenta en el revestimiento (dura) del cerebro. Puede estar detrás del ojo, el oído o en la parte superior de la cabeza.
Síntomas de la MAV espinal
En la médula
Dolor repentino e intenso en la espalda, habitualmente en el nivel de la MAV
Pérdida de movimiento y/o sensación, adormecimiento, hormigueo, rigidez
Pérdida de coordinación, equilibrio
Incontinencia o dificultad para orinar y/o evacuar los intestinos
Si el sangrado de una MAV espinal es extensivo, la sangre se propagará hacia el área de menor presión, es decir, hacia el cerebro. Por lo tanto, es importante conocer también los síntomas de una MAV cerebral. Los síntomas de una MAV espinal pueden aparecer inicialmente en el cerebro.
En el cerebro
- Dolor de cabeza localizado
- Convulsiones
- Pérdida de movimiento y/o sensación en la totalidad o en partes del cuerpo, adormecimiento, hormigueo
- Pérdida de coordinación
- Cambios en la visión
- Pérdida del habla o habla arrastrada
- Dificultad para planificar tareas
- Mareos
- Confusión mental
- Alucinaciones o demencia
Cómo se diagnostica una MAV
Se hace un examen físico que incluye un examen neurológico. Se lo interrogará sobre los datos específicos del evento; esta información guiará al profesional de la salud a obtener pruebas adicionales para detectar o descartar una MAV espinal.
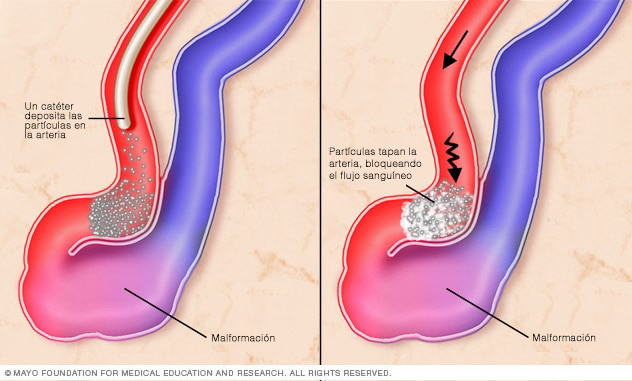
El profesional de la salud visualiza las MAV para hacer un diagnóstico. Se podría hacer una exploración de la médula con RM (resonancia magnética) para ayudar a identificar la MAV espinal. Se necesita una angiografía por rayos X para hacer un diagnóstico específico. En esta prueba, se inserta un catéter muy pequeño en un vaso sanguíneo de la ingle y se lo hace llegar hasta la ubicación de la MAV. A continuación, se estudia el sistema de flujo sanguíneo.
Tratamiento de las MAV
Algunas personas tienen una MAV espinal pero nunca se enteran de su existencia. Algunas MAV espinales se detectan mientras se hace un tratamiento para algo completamente diferente. Por ejemplo, se podría estar haciendo una exploración espinal por un “desgarro muscular” y se podría observar una MAV espinal en la exploración. El tratamiento depende del tamaño y la ubicación de la MAV espinal. Si se encuentra en un lugar donde el tratamiento podría generar más daño, se la podría monitorear o tratar de manera conservadora.
El objetivo del tratamiento es prevenir el sangrado o la repetición del sangrado de la MAV espinal. Un tratamiento conservador incluye evitar esfuerzos físicos y medicamentos anticoagulantes. Si se planifica una cirugía, se le pedirá que siga estas instrucciones hasta el momento de la cirugía. También es aconsejable evitar esfuerzos al ir al baño o en otras actividades.
La mayoría de las MAV espinales se diagnostica después de un sangrado. Hay tres opciones de procedimientos quirúrgicos que se usan para tratar MAV espinales. La elección del tipo de cirugía depende de la ubicación de la MAV. Una opción es la neurocirugía general a partir de una laminectomía. En el caso de ubicaciones más complicadas, se lleva a cabo radiocirugía estereotáctica o neurorradiología intervencional/neurocirugía endovascular. La radiocirugía estereotáctica se practica enfocando un haz de energía de alta potencia para cicatrizar y coagular la MAV espinal. En la neurorradiología intervencional/neurocirugía endovascular, se inserta un pequeño catéter donde se encuentra la MAV espinal y se la aísla sellándola.
Usado con permiso de la Fundación Mayo para Educación e Investigación Médica. Todos los derechos reservados.
Recuperación de una MAV
Algunas personas no tienen ninguna complicación con la cirugía para repararles una MAV espinal. Otras podrían presentar cuestiones como resabio del sangrado de la MAV o como consecuencia de la cirugía para corregirla.
Una vez que la MAV espinal es contenida, podrían permanecer problemas funcionales. Esos problemas son el resultado de la presión sobre el tejido nervioso de la médula e incluso el cerebro si el sangrado se extendió hasta allí. Los problemas residuales se consideran una lesión de la médula espinal (LME). La LME se evalúa mediante la evaluación con la AIS. Cada nivel de la médula espinal se evaluará para determinar la función y la sensación. Una lesión completa indica que ningún mensaje llega hasta el extremo de la médula espinal. En una lesión incompleta, algunos mensajes se transmiten a través de la médula espinal, aunque no por completo. El nivel de la lesión es el último segmento de médula espinal que funciona completamente. Hay más detalles sobre una evaluación de la médula espinal en la sección sobre lesiones de la médula espinal.
Rehabilitación
La recuperación de una MAV espinal tarda cierto tiempo. Se proporcionará rehabilitación física para ayudar a aprender a funcionar en el estado actual con el objetivo de lograr mejoras a largo plazo. Un fisiatra (un doctor especializado en medicina de rehabilitación) es quien típicamente lidera el equipo. Podría ser otro profesional de la salud con amplia experiencia en rehabilitación física.
Un fisioterapeuta (PT) trabajará con usted para mejorar la fuerza, localizar el cuerpo en el espacio y mejorar las destrezas de la motricidad gruesa. Comenzará por evaluarlo en su nivel actual. El objetivo será mejorar la movilidad y las funciones desde el uso de la silla de ruedas hasta la marcha, dependiendo del tipo y del nivel de la lesión.
Un terapeuta ocupacional (OT) lo ayudará a mejorar las actividades de la vida diaria, como vestirse, bañarse y alimentarse. El OT lo ayudará a mejorar las destrezas de la motricidad fina.
Un patólogo del habla y el lenguaje (SLP) trabajará con usted si tiene afectada la cognición o tiene otros problemas cerebrales. Este profesional lo ayudará con la orientación, el pensamiento, el habla y la deglución según sea necesario.
El enfermero de rehabilitación ayudará a coordinar sus cuidados en el contexto de la rehabilitación y en la transición a la casa. El enfermero le enseñará a manejar las necesidades de cuidados de los intestinos, la vejiga y la piel, así como los medicamentos, la dieta y otra educación sobre cuidados de la salud.
Se podría asignar un psicólogo al equipo para ayudarlo a adaptarse a los cambios en su vida.
Otros miembros del equipo podrían incluir a un trabajador social, un dietista, un orientador vocacional, así como a otros profesionales médicos para problemas específicos que usted pueda tener.
Las pautas de prácticas clínicas son planes desarrollados para el cuidado de individuos con necesidades especializadas. Después de una MAV espinal, las pautas que se usan para la rehabilitación son para la lesión de la médula espinal. Hay pautas de prácticas clínicas disponibles para dar forma a los estándares para profesionales de la salud y el público sobre estrategias de rehabilitación.
Investigaciones
Hay gran actividad de investigación de las MAV. Los investigadores están examinando el origen de las MAV; están intentando diferenciar si se desarrollan en la etapa fetal, los vínculos genéticos, o si existe una causa que todavía se desconoce. Una vez que se entiende la causa o el origen de un problema, se pueden desarrollar métodos para prevenirlo y tratarlo.
Otra línea de investigación es para determinar si las MAV deben tratarse quirúrgicamente y cuándo. Los investigadores están intentando examinar resultados, en especial mortalidad, para ver si la cirugía debe o no intentarse. Esto en gran parte depende de la ubicación de la MAV espinal.
Hay diversos tipos de técnicas quirúrgicas que se pueden usar para tratar MAV espinales. Cada una de estas técnicas se está investigando con respecto a los resultados para encontrar el mejor plan de tratamiento para cada tipo de MAV espinal.
Se están estudiando de manera extensa los efectos a largo plazo de las MAV espinales a través de la investigación de la lesión de la médula espinal para prevenir y reducir afecciones secundarias. Se están investigando todas las causas de LME, incluso las causas médicas y los traumatismos. La investigación de la fisiología de la LME afecta las causas médicas y los traumatismos.
Se enumeran estudios de investigación en página web del gobierno (en inglés): https://clinicaltrials.gov/.
Como la MAV es un trastorno infrecuente, los estudios de investigación también se enumeran en la página web de la National Organization for Rare Disorders (NORD) (en inglés): https://rarediseases.org/for-patients-and-families/information-resources/news-patient-recruitment/
Hechos y cifras sobre la MAV espinal
La MAV es más frecuente en hombres que en mujeres.
Los casos de MAV espinal comprenden a menos del 3% de la población, lo que hace que sea una afección muy rara.
La edad promedio en que se diagnostica la MAV espinal es de 30 a 45 años, pero se puede presentar en cualquier momento de la vida.
La MAV espinal más frecuente (80% de los casos) es intradural (dentro del revestimiento de la médula espinal).
Recursos para el consumidor
Si necesita más información sobre las malformaciones arteriovenosas o tiene una pregunta específica, nuestros especialistas en información están disponibles de lunes a viernes de 7am a 12am ET, 800-539-7309 (línea gratuita dentro de los EE. UU.) o 973467-8270 (internacional).
Adicionalmente, la Fundación Reeve mantiene una hoja informativa sobre la vida con una lesión medular y recursos adicionales de fuentes confiables. Chequee nuestro repositorio de hojas de información sobre cientos de temas como los recursos disponibles su estado/ país o enfermedades secundarias de la parálisis. Le recomendamos que se contacte con grupos de apoyo y organizaciones, incluyendo:
- MedlinePlus, proporciona información sobre las malformaciones arteriovenosas.
BIBLIOGRAFÍA ADICIONAL
Referencias
MAV espinal
Ozpinar A, Weiner GM, Ducruet AF. Epidemiology, clinical presentation, diagnostic evaluation, and prognosis of spinal arteriovenous malformations. Handb Clin Neurol. 2017;143:145-152. doi: 10.1016/B978-0-444-63640-9.00014-X.
Anson, J.A. and Spetzler, R.F. Classification of spinal arteriovenous malformations and implications for treatment. BNI 1992;Quarterly, 8, 2-8.
Síntomas, tratamiento e investigaciones
Brinjikji W, Lanzino G. Endovascular treatment of spinal arteriovenous malformations. Handb Clin Neurol. 2017;143:161-174. doi: 10.1016/B978-0-444-63640-9.00016-3.PMID: 28552139
Collin A, Labeyrie MA, Lenck S, Zetchi A, Aymard A, Saint-Maurice JP, Civelli V, Houdart E.J Long term follow-up of endovascular management of spinal cord arteriovenous malformations with emphasis on particle embolization.Neurointerv Surg. 2018 Dec;10(12):1183-1186. doi: 10.1136/neurintsurg-2018-014016. Epub 2018 Jul 3.PMID: 29970619
Hida K, Abe H, Iwasaki Y, Yoshimi C, Matsuzawa H, Miyasaka K. Treatment and prognosis of spinal AVM. No Shinkei Geka. 1993 Aug;21(8):711-6. PMID: 8361569
Horton JA, Latchaw RE, Gold LH, Pang D. Embolization of intramedullary arteriovenous malformations of the spinal cord. AJNR Am J Neuroradiol. 1986 Jan-Feb;7(1):113-8. PMID: 3082126
Lawton MT, Kim H, McCulloch CE, Mikhak B, Young WL. A supplementary grading scale for selecting patients with brain arteriovenous malformations for surgery. Neurosurgery. 2010 Apr;66(4):702-13; discussion 713. doi: 10.1227/01.NEU.0000367555.16733.E1. PubMed PMID: 20190666; PubMed Central PMCID: PMC2847513.
Ozpinar A, Weiner GM, Ducruet AF. Epidemiology, clinical presentation, diagnostic evaluation, and prognosis of spinal arteriovenous malformations. Handb Clin Neurol. 2017;143:145-152. doi: 10.1016/B978-0-444-63640-9.00014-X.
Rangel-Castilla L, Russin JJ, Zaidi HA, Martinez-Del-Campo E, Park MS, Albuquerque FC, McDougall CG, Nakaji P, Spetzler RF. Contemporary management of spinal AVFs and AVMs: lessons learned from 110 cases. Neurosurg Focus. 2014 Sep;37(3):E14. doi: 10.3171/2014.7.FOCUS14236. PMID: 25175433
Velat GJ, Chang SW, Abla AA, Albuquerque FC, McDougall CG, Spetzler RF. Microsurgical management of glomus spinal arteriovenous malformations: pial resection technique: Clinical article. J Neurosurg Spine. 2012 Jun;16(6):523-31. doi: 10.3171/2012.3.SPINE11982. Epub 2012 Apr 6.PMID: 22482421
Veznedaroglu E, Nelson PK, Jabbour PM, Rosenwasser RH. Endovascular treatment of spinal cord arteriovenous malformations. Neurosurgery. 2006 Nov;59(5 Suppl 3):S202-9; discussion S3-13. doi: 10.1227/01.NEU.0000237409.28906.96.PMID: 17053604

